خلاصه تنظیمات
آخرین مطالب «مقالات عمومی»
مقالات عمومی
آموزش همگانی
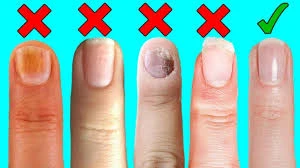
چند مشکل ناخن دست و پا که نباید نادیده گرفت
آیا می دانستید که ناخن های شما می توانند اطلاعات مهمی در مورد سلامتی شما ارائه دهند؟ در ادامه بخوانید تا بدانید که چگونه تغییرات در ظاهر ناخنهای شما میتواند نشانهای از نگرانیهای پزشکی باشد که نباید نادیده بگیرید. اگر متوجه این تغییرات شدید، با پزشک خود قرار ملاقات بگذارید.
حفره ای شدن ناخن
سوراخ شدن ناخن زمانی است که فرورفتگی ها یا بریدگی های گرد کوچک در ناخن ها ظاهر می شود. این شکل در افرادی که دارای اختلالات پوستی مانند پسوریازیس و اگزما هستند شایع است. سوراخ شدن ناخن همچنین ممکن است به آلوپسی آره آتا - یک بیماری خود ایمنی که باعث ریزش مو می شود - مرتبط باشد.
چماقی شدن ناخن
چماقی شدن ناخن زمانی اتفاق می افتد که نوک انگشتان بزرگتر می شوند و ناخن ها در اطراف نوک انگشتان منحنی می شوند. این وضعیت معمولاً طی چندین سال ایجاد می شود.
چماقی شدن ناخن ممکن است ناشی از موارد زیر باشد:
اکسیژن کم در خون.
بیماری ریه.
مشکلات قلبی.
سیروز کبدی.
مشکلات گوارشی.
ناخن قاشقی
ناخن های قاشقی ناخن های نرمی هستند که در اطراف لبه ها قرار گرفته اند. به این حالت کویلونیشیا نیز می گویند.
ناخن های قاشقی اغلب از علائم کم خونی فقر آهن هستند. یا ممکن است به دلیل یک مشکل کبدی به نام هموکروماتوز باشد. در افرادی که این عارضه را دارند، بدن آهن زیادی از غذا جذب می کند.
ناخن های تری
در شرایطی که ناخن های تری نامیده می شود، بیشتر ناخن انگشت سفید به نظر می رسد به جز نوار باریک قرمز یا صورتی در بالا.
ناخن های تری گاهی به دلیل افزایش سن می باشد. اما در موارد دیگر، ممکن است علامت یک بیماری جدی پزشکی مانند مشکلات کبدی، نارسایی احتقانی قلب یا دیابت باشد.
خطوط بیو
خطوط Beau شیارهایی هستند که در عرض ناخن کشیده می شوند. آنها می توانند زمانی ظاهر شوند که رشد ناخن به دلیل آسیب یا بیماری به طور موقت متوقف شود.
خطوط Beau ممکن است ناشی از موارد زیر باشد:
عفونت ها
دیابتی که به خوبی کنترل نمی شود.
شرایطی که در آن رگ های خونی باریک شده، جریان خون را به بازوها و پاها کاهش می دهند. به این وضعیت بیماری عروق محیطی می گویند.
بیماری هایی که شامل تب بالا هستند، مانند مخملک، سرخک، اوریون و ذات الریه.
عدم دریافت روی کافی
برخی از انواع داروها، از جمله رتینوئیدها و شیمی درمانی.
جداسازی ناخن
در شرایطی به نام اونیکولیز، ناخنها شل میشوند و میتوانند از بستر ناخن جدا شوند. قسمت جدا شده ناخن با رنگ سفید، زرد یا سبز کدر می شود.
گاهی اوقات جدا شدن ناخن ها به دلیل آسیب یا عفونت است. در موارد دیگر، جداسازی ناخن واکنشی است به یک دارو یا یک محصول مصرفی، مانند سخت کننده ناخن یا چسب. بیماری تیروئید و پسوریازیس - یک بیماری پوستی که باعث ایجاد بثورات با لکه های خارش دار و پوسته پوسته می شود - نیز می تواند منجر به جدا شدن ناخن شود.
سندرم ناخن زرد
در سندرم ناخن زرد، ناخن ها ضخیم می شوند و کندتر رشد می کنند. این باعث می شود ناخن ها به رنگ زرد تبدیل شوند.
ناخن های مبتلا به سندرم ناخن زرد ممکن است فاقد کوتیکول باشند و در جاهایی از بستر ناخن جدا شوند. سندرم ناخن زرد ممکن است نشانه یک بیماری ریوی مانند برونشیت مزمن باشد. سندرم ناخن زرد همچنین میتواند با تورم دستها، بازوها، و پاها مرتبط باشد - وضعیتی به نام لنف ادم نامیده می شود
تغییر شکل ناخن(Involution)
- میتواند درد و حساسیت به طرفین ناخن انگشت پا و همچنین نوک انگشت پا بهمراه داشته باشد. انحنای ناخن اغراق آمیز است و هنگام مشاهده از جلو می تواند به شکل C به نظر برسد. این حالت می تواند با ناخن در حال رشد اشتباه گرفته شود. اغلب می توان این وضعیت را با مراقبت شخصی خوب از پا مدیریت کرد.
ناخن در حال رشد(Onychocryptosis)
ناخن در حال رشد زمانی است که یک تکه ناخن، گوشت انگشت پا را سوراخ می کند. می تواند بسیار دردناک و ملتهب یا عفونی باشد.ناخن های در حال رشد بیشتر در ناخن شست پا ایجاد میشوند اما می توانند انگشتان دیگر را نیز تحت تاثیر قرار دهند. ناخنی که در گوشت پیچ خورده است، اما در واقع پوست را سوراخ نمی کند، ناخن در حال رشد نیست، اما می تواند بسیار دردناک باشد و همچنین می تواند قرمز و ملتهب به نظر برسد.
ناخن های ضخیم و رشد بیش از حد
- اغلب با ضخیم شدن صفحه ناخن و همچنین تغییر رنگ مشخص می شود. این امر به دلیل یک دوره طولانی است که در آن هیچ مراقبت شخصی از پا انجام نشده است. اغلب زمانی که طول و ضخامت ناخن به صورت همزمان مراقبت شود، این گونه ناخنها توسط خود فرد با موفقیت مدیریت می شوند.بروز چنین حالتی اغلب با مراقبت شخصی خوب از پا قابل پیشگیری است. تصویر از NHS Lothian
Paronychia و Retronychia – Paronychia
درد و حساسیت انگشت در تمام طرفین و بالای ناخن پا. پوست اطراف ممکن است قرمز و ملتهب باشد. در برخی موارد این وضعیت می تواند عفونی شود.
رترونیشیا با پارونیشیا عودکننده مرتبط است. ناخن نزدیک به کوتیکول شکافته می شود و در چین فرو می رود. معمولاً شکاف و/یا قرمزی در کوتیکول و/یا اگزودا مشاهده می شود.
اگزوستوز زیر ناخنی -
اگزوستوز زیر ناخنی یک رشد آهسته استئوکندری خوش خیم جدا شده از فالانکس دیستال است که از زیر ناخن ایجاد می شود. ناخن شست پا در سه چهارم موارد تحت تاثیر قرار می گیرد. به ندرت سایر انگشتان پا یا انگشتان دست را تحت تأثیر قرار می دهد. یک گره سفت از زیر بستر ناخن ایجاد می شود. ندول معمولاً به آرامی طی هفته ها تا ماه ها رشد می کند و سطحی ضخیم هیپرکراتوز ایجاد می کند. بزرگ شدن ندول باعث جدا شدن صفحه ناخن از بستر می شود
هماتوم زیر ناخن
تغییر رنگ قرمز/سیاه عمیق زیر صفحه ناخن انگشت پا اغلب به دنبال تروما. در فاز حاد می تواند بسیار حساس به لمس با التهاب پوست اطراف دیده می شود. هنگامی که مرحله حاد سپری می شود، اغلب دردی وجود ندارد. یک خط مرزی واضح وجود دارد که ناخن سالم جدید رشد می کند. ممکن است یک سال طول بکشد تا یک ناخن سالم جدید بدون انجام اقدام خاصی رشد کند.
زخم زیر ناخن
- این وضعیت می تواند دردناک باشد، اما اغلب بدون علامت هستند. شکستگی در پوست در زیر صفحه ناخن رخ می دهد. اغلب یک لایه نرم و اسفنجی مشاهده می شود و ترشحات آن مشهود است. ممکن است مقداری تورم در پوست اطراف ایجاد شود، به خصوص اگر محل عفونی باشد.
ملانوم زیر ناخنی(subungual melanoma)
نوع جدی سرطان پوست است که در زیر ناخن شما ایجاد می شود. اغلب به صورت رگه های قهوه ای تیره یا سیاه روی ناخن شما ظاهر می شود. تشخیص زودهنگام و درمان سریع بهترین نتایج را به همراه دارد
تصاویر معرف ملانوم و درموسکوپی دستگاه ناخن (تصاویر بالا). (A): ضایعه زودرس ملانوم دستگاه ناخن. هر دو رگه به سمت حد انتهایی ناخن مخروطی می شوند. (B): ملانوم تهاجمی دستگاه ناخن. رنگ به شدت نامنظم است. (C): ملانوم تهاجمی دستگاه ناخن. کل تصویر کوچک دارای رنگدانه های عمیق است که با علامت هاچینسون همراه است. (د): ملانوم تهاجمی دستگاه ناخن پا. نشانه هاچینسون و تخریب ناخن مشهود است.
لوکونیشی(leukonychia)لکه ها یا خطوط سفید غیریکنواخت روی ناخن را لوکونیشی می گویند. آنها معمولاً نتیجه یک ضربه جزئی هستند و در افرادسالم بی ضرر هستند. گاهی اوقات لوکونیشی با سلامت ضعیف یا کمبودهای تغذیه ای همراه است. عوامل می تواند شاملبیماری های عفونی، متابولیک یا سیستمیک و همچنین داروهای خاص باشد.
ملانونیشی(Melanonychia)خط سیاه روی ناخن دست یا پا دو نوع گسترده و کلی را در بر میگیرد:• فعال شدن ملانوسیت: این نوع از ملانونیشی در اثر افزایش تولید و رسوب ملانین در ناخن (و نه افزایش سلولهای رنگدانه) اتفاق میافتد. ضربه، کمبودهای مواد غذایی و داروها ممکن است موجب ایجاد این نوع از ملانونیشی شوند.• هایپرپلازی ملانوسیتیک: این خطوط ناشی از افزایش تعداد سلولهای رنگدانه در بستر ناخن هستند. این رشد ممکن است خوشخیم یا بدخیم باشد.
منابع:
Rich P. Overview of nail disorders. https://www.uptodate.com/contents/search. Accessed May 9, 2023.
Dinulos JGH. Nail diseases. In: Habif's Clinical Dermatology. 7th ed. Elsevier; 2021.
https://www.clinicalkey.com. Accessed May 9, 2023.
NHS Lothian
- معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۱۸ دی ۱۴۰۳
مقالات عمومی
تازه
بزرگ شدن سینه در مردان (ژنیکوماستی)
نمای کلی
ژنیکوماستی (gynecomastia) افزایش مقدار بافت غده سینه در پسران یا مردان است. عدم تعادل هورمون های استروژن و تستوسترون باعث آن می شود. ژنیکوماستی می تواند یک یا هر دو سینه را تحت تاثیر قرار دهد و گاهی اوقات به طور ناهموار است.
ژنیکوماستی کاذب، افزایش چربی اما نه بافت غددی در سینه های مردانه است.
نوزادان، پسران در دوران بلوغ و مردان مسن ممکن است به دلیل تغییرات طبیعی در سطح هورمون دچار ژنیکوماستی شوند. علل دیگری نیز وجود دارد.
اغلب، ژنیکوماستی یک مشکل جدی نیست. اما کنار آمدن با این شرایط می تواند سخت باشد. افراد مبتلا به ژنیکوماستی گاهی اوقات درد در سینه خود دارند. و ممکن است احساس خجالت کنند.
ژنیکوماستی ممکن است خود به خود از بین برود. در صورت تداوم، دارو یا جراحی ممکن است کمک کند.
علائم
علائم ژنیکوماستی می تواند شامل موارد زیر باشد:
درد به خصوص در نوجوانان
بافت سینه متورم.
سینه های حساس
نوک سینه ها هنگام ساییدن به لباس حساس می شوند.
چه زمانی باید به پزشک مراجعه کرد
اگر موارد زیر را دارید به یکی از اعضای تیم مراقبت های بهداشتی خود مراجعه کنید:
تورم.
درد یا حساسیت.
مایعی که از یک یا هر دو نوک سینه خارج می شود.
یک توده سفت یا سخت.
فرورفتگی پوست روی سینه.
علل
در افرادی که در بدو تولد مرد هستند، بدن عمدتاً هورمون جنسی تستوسترون را می سازد. همچنین مقدار کمی هورمون استروژن تولید می کند. ژنیکوماستی زمانی رخ می دهد که میزان تستوسترون در بدن در مقایسه با استروژن کاهش یابد. این کاهش می تواند ناشی از شرایطی باشد که تستوسترون را کاهش می دهد یا مانع اثرات آن می شود. یا می تواند ناشی از شرایطی باشد که سطح استروژن را افزایش می دهند.
برخی از مواردی که می توانند تعادل هورمونی بدن را تغییر دهند عبارتند از:
تغییرات هورمونی طبیعی
هورمون های تستوسترون و استروژن ویژگی های جنسی را کنترل می کنند. تستوسترون ویژگی هایی مانند توده عضلانی و موهای بدن را کنترل می کند. استروژن ویژگی هایی را کنترل می کند که شامل رشد سینه ها می شود.
اگر سطح استروژن که بیش از حد بالا باشد یا با سطح تستوسترون در تعادل نباشد، می تواند باعث ژنیکوماستی شود.
ژنیکوماستی در نوزادان بیش از نیمی از نوزادان پسر به دلیل اثرات استروژن در دوران بارداری با سینه های بزرگ به دنیا می آیند. بافت متورم سینه معمولاً 2 تا 3 هفته پس از تولد از بین می رود.
ژنیکوماستی در دوران بلوغ. ژنیکوماستی ناشی از تغییرات هورمونی در دوران بلوغ تا حدودی شایع است. در بیشتر مواقع، بافت متورم سینه بدون درمان طی 6 ماه تا 2 سال از بین می رود.
ژنیکوماستی در بزرگسالان حدود 24 تا 65 درصد از مردان 50 تا 80 ساله به ژنیکوماستی مبتلا می شوند. اما بیشتر بزرگسالان مبتلا به این بیماری هیچ علامتی ندارند.
داروها
داروهای زیر می توانند باعث ژنیکوماستی شوند:
آنتی آندروژن ها برای درمان بیماری هایی مانند بزرگ شدن پروستات و سرطان پروستات استفاده می شود. نمونه هایی از این داروها عبارتند از فلوتامید، فیناستراید (Proscar، Propecia) و اسپیرونولاکتون (Aldactone، Carospir).
استروئیدهای آنابولیک و آندروژن ها برای درمان بلوغ تاخیری یا از دست دادن عضلات ناشی از بیماری دیگر.
داروهای ضد رتروویروسی دارای خواص استروژنی مانند برخی از داروهای ضد HIV به ویژه افاویرنز می توانند باعث ژنیکوماستی شوند.
داروهای ADHD که حاوی آمفتامین هستند، مانند Adderall.
داروهای ضد اضطراب، مانند دیازپام (والیوم).
داروهای ضد افسردگی سه حلقه ای
بعضی آنتی بیوتیک ها
مواد افیونی برای درمان دردهای مزمن.
داروهای زخم معده، مانند داروهای بدون نسخه سایمتیدین (Tagamet HB) و امپرازول (Prilosec).
شیمی درمانی برای درمان سرطان.
داروهای قلب، مانند دیگوکسین (لانوکسین) و مسدود کننده های کانال کلسیم.
داروهای تخلیه کننده معده، مانند متوکلوپرامید
مواد مخدر تفریحی، مواد مخدر غیرقانونی و الکل
موادی که می توانند باعث ژنیکوماستی شوند عبارتند از:
الکل.
استروئیدهای آنابولیک که برای عضله سازی و بهبود عملکرد ورزشی استفاده می شود.
آمفتامین ها
ماری جوانا.
هروئین
متادون (متادوز).
شرایط بهداشتی
برخی از شرایط سلامتی که بر تعادل هورمونها تأثیر میگذارند، میتوانند باعث ژنیکوماستی شده یا به آن مرتبط باشند. این موارد عبارتند از:
هیپوگنادیسم. شرایطی که میزان تستوسترون بدن را کاهش می دهد می تواند با ژنیکوماستی مرتبط باشد. برخی از نمونه های آن سندرم کلاین فلتر و نارسایی هیپوفیز هستند.
پیری. تغییرات هورمونی که با افزایش سن رخ می دهد می تواند باعث ژنیکوماستی شود، به خصوص در افرادی که اضافه وزن دارند.
تومورها برخی از تومورها می توانند هورمون هایی بسازند که تعادل هورمونی بدن را تغییر می دهند. اینها شامل تومورهایی است که بیضه ها، غدد فوق کلیوی یا غده هیپوفیز را درگیر می کند.
پرکاری تیروئید در این شرایط، غده تیروئید بیش از حد هورمون تیروکسین تولید می کند.
نارسایی کلیه. حدود نیمی از افرادی که دیالیز دریافت می کنند به دلیل تغییرات هورمونی دچار ژنیکوماستی می شوند.
نارسایی کبد و سیروز. تغییرات در سطح هورمون مربوط به مشکلات کبدی و داروهای سیروز با ژنیکوماستی مرتبط است.
سوء تغذیه و گرسنگی. وقتی بدن تغذیه کافی دریافت نمی کند، سطح تستوسترون کاهش می یابد. اما سطح استروژن ثابت می ماند. این باعث عدم تعادل در هورمون ها می شود.
محصولات گیاهی
برخی از روغن های گیاهی مورد استفاده در شامپوها، صابون ها یا لوسیون ها با ژنیکوماستی مرتبط هستند. اینها شامل روغن درخت چای یا اسطوخودوس است. این امر احتمالاً به دلیل ترکیبات موجود در روغن است که ممکن است استروژن را تقلید کند یا بر تستوسترون تأثیر بگذارد.
عوامل خطر
عوامل خطر ژنیکوماستی عبارتند از:
بلوغ
سن بالاتر.
چاقی.
استفاده از استروئیدهای آنابولیک برای بهبود عملکرد ورزشی.
برخی از شرایط سلامتی مرتبط عبارتند از بیماری کبد و کلیه، بیماری تیروئید، سندرم کلاین فلتر و برخی تومورها.
عوارض
ژنیکوماستی عوارض جسمی کمی دارد. اما ممکن است به دلیل تغییر در ظاهر قفسه سینه، به نگرانیهای مربوط به سلامت روان منجر شود.
پیشگیری
چندین عامل تحت کنترل شما ممکن است خطر ابتلا به ژنیکوماستی را کاهش دهد:
از مواد مخدر استفاده نکنید به عنوان مثال می توان به استروئیدهای آنابولیک، آمفتامین ها، هروئین و ماری جوانا اشاره کرد.
الکل را محدود کنید یا از آن دوری کنید.
تشخیص
برای اطلاع از اینکه آیا ژنیکوماستی دارید، پزشک تان با پرسیدن چند سوال از شما شروع می کند. برای مثال، احتمالاً از شما در مورد علائم و داروهایی که مصرف می کنید سؤال می شود. همچنین برای بررسی بافت سینه، ناحیه معده و اندام تناسلی خود یک معاینه پزشکی انجام می دهید.
تست ها
پزشک شما احتمالاً آزمایشاتی را تجویز خواهد کرد. اینها می توانند به یافتن علت احتمالی ژنیکوماستی کمک کنند یا به دنبال شرایطی باشند که می توانند علائم مشابهی ایجاد کنند. همچنین ممکن است آزمایشاتی برای بررسی سرطان سینه انجام شود. ممکن است نیاز به امتحاناتی مانند:
آزمایشات خون
ماموگرافی - این عکس رادیوگرافی از پستان است.
اسکن توموگرافی کامپیوتری (CT) - این مجموعه ای از اشعه ایکس است که از زوایای مختلف گرفته شده است.
اسکن های تصویربرداری تشدید مغناطیسی (MRI) - این آزمایش تصویربرداری از یک میدان مغناطیسی و امواج رادیویی استفاده می کند.
سونوگرافی بیضه - این سونوگرافی از امواج صوتی برای ایجاد تصاویری از بیضه ها و بافت اطراف آنها استفاده می کند.
بیوپسی بافتی - در این روش یک قطعه کوچک از بافت را که در آزمایشگاه بررسی می شود، برداشته می شود.
شرایطی که باعث علائم مشابه می شود
درمانگران شما می خواهند مطمئن شوند که تورم سینه شما ژنیکوماستی است و بیماری دیگری نیست. سایر شرایطی که می توانند علائم مشابه ایجاد کنند عبارتند از:
بافت چربی سینه. نام دیگر این بیماری ژنیکوماستی کاذب است. برخی از افراد، به ویژه آنهایی که چاق هستند، چربی سینه ای دارند که شبیه ژنیکوماستی است. اما این همان ژنیکوماستی نیست. برای افرادی که با این بیماری تشخیص داده شده اند، آزمایش بیشتری لازم نیست.
سرطان پستان. سرطان سینه در مردان غیر معمول است، اما ممکن است رخ دهد. بزرگ شدن یک سینه یا وجود یک توده سفت، نگرانی در مورد سرطان سینه مردان را افزایش می دهد.
ماستیت. این بافت ملتهب سینه است که گاهی اوقات با عفونت همراه است.
لیپوم. این توده چربی که کند رشد می کند سرطان نیست.
درمان
ژنیکوماستی اغلب به مرور زمان بدون درمان از بین می رود. اما اگر ژنیکوماستی ناشی از یک بیماری پزشکی باشد، ممکن است نیاز به درمان داشته باشد.
اگر دارویی مصرف می کنید که ممکن است علت ژنیکوماستی باشد، از پزشک تان در مورد انتخاب های خود سوال کنید. ممکن است پزشک از شما بخواهد که دارو را قطع کنید یا داروی دیگری را امتحان کنید.
اغلب، برای نوجوانانی که به دلیل تغییرات هورمونی طبیعی در دوران بلوغ دچار ژنیکوماستی هستند، نیازی به درمان نیست. پزشک یک نوجوان ممکن است هر 3 تا 6 ماه یکبار معاینه را توصیه کند تا ببیند آیا این وضعیت به خودی خود بهتر می شود یا خیر. ژنیکوماستی در نوجوانان اغلب بدون درمان در کمتر از دو سال از بین می رود.
اگر ژنیکوماستی به خودی خود بهبود نیابد ممکن است نیاز به درمان باشد. اگر این بیماری باعث درد، حساسیت یا خجالت شود، درمان نیز می تواند کمک کند.
داروها
داروهای مورد استفاده برای درمان سرطان سینه و سایر شرایط ممکن است برای برخی از بزرگسالان مبتلا به ژنیکوماستی مفید باشد. آنها عبارتند از:
تاموکسیفن (Soltamox).
رالوکسیفن (Evista).
مهارکننده های آروماتاز، مانند آناستروزول (Arimidex).
جراحی برای برداشتن بافت اضافی سینه
ممکن است بعد از اینکه زمان زیادی طول کشید تا ژنیکوماستی خود به خود از بین برود یا بعد از مصرف دارو برای آن، سینههای شما بزرگ شده باشد. اگر ظاهر یا علائم دیگر شما را آزار می دهد، جراحی ممکن است یک انتخاب درمانی باشد:
دو گزینه جراحی ژنیکوماستی عبارتند از:
لیپوساکشن. در این جراحی چربی پستان برداشته میشود، اما بافت غده پستان حذف نمیشود.
ماستکتومی. این نوع جراحی بافت غده سینه را از بین می برد. با مقادیر کمتری از بافت غده، ماستکتومی را می توان با استفاده از برش های کوچک انجام داد. این باعث کاهش زمان بهبودی می شود. گاهی اوقات لیپوساکشن و ماستکتومی با هم ترکیب می شوند.
مقابله و حمایت
برای افراد مبتلا به ژنیکوماستی، داشتن سینه های بزرگ می تواند استرس زا و شرم آور باشد. پنهان کردن شرایط ممکن است سخت باشد. گاهی اوقات، ممکن است یک چالش برای روابط عاشقانه باشد. در دوران بلوغ، ژنیکوماستی میتواند نوجوانان را به هدفی برای تمسخر همسالان تبدیل کند. این می تواند فعالیت هایی مانند شنا یا تعویض در رختکن را آسیب زا کند.
در هر سنی که هستید، اگر ژنیکوماستی دارید، ممکن است از بدن خود ناراضی باشید. اما شما می توانید اقداماتی را انجام دهید که ممکن است به شما در مقابله کمک کند:
معاینه شوید برخی از افراد مبتلا به ژنیکوماستی نگران هستند که علائم آنها به دلیل یک بیماری جدی تر باشد. یادگرفتن اینکه ژنیکوماستی علت آن است، می تواند تسکین دهنده باشد.
مشاوره بگیرید گفتار درمانی می تواند به شما در مدیریت اضطراب یا افسردگی ناشی از ژنیکوماستی کمک کند. همچنین می تواند به شما کمک کند با شریک زندگی یا اعضای خانواده خود صحبت کنید تا آنها بفهمند که شما در حال گذراندن چه چیزی هستید.
با خانواده و دوستان خود تماس بگیرید. ممکن است از صحبت در مورد ژنیکوماستی با افرادی که به آنها اهمیت می دهید خجالت بکشید. اما اگر شرایط خود را توضیح دهید و درخواست حمایت کنید، این می تواند روابط شما را تقویت کند و استرس را کاهش دهد.
با دیگرانی که ژنیکوماستی دارند ارتباط برقرار کنید. صحبت کردن با افرادی که درک می کنند که شما در حال گذراندن چه چیزی هستند، ممکن است احساس خوبی داشته باشد.
- این مقاله با بهره مندی و کمک تیم تحریریه مایو کلینیک در سال 2023 و به منظور افزایش دانش شما در مورد این روش درمانی تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۲۹ آذر ۱۴۰۳
تازه
مقالات عمومی
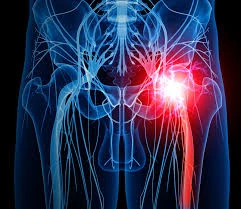
سندرم پیریفورمیس، بی حسی و گزگز پاهها
سندرم پیریفورمیس
سندرم پیریفورمیس باعث درد یا بی حسی در باسن، لگن یا بالای ساق شما می شود و زمانی اتفاق می افتد که عضله پیریفورمیس روی عصب سیاتیک فشار می آورد. این وضعیت ممکن است در اثر آسیب، تورم، اسپاسم عضلانی یا بافت اسکار در پیریفورمیس ایجاد شود. اکثر اپیزودها طی چند روز یا چند هفته با استراحت و درمان های ساده از بین می روند.
نمای کلی
با بسیاری از علائم مشترک، تشخیص تفاوت بین سیاتیک و سندرم پیریفورمیس دشوار است. در اینجا به نحوه تشخیص هر کدام می پردازیم.
سندرم پیریفورمیس چیست؟
سندرم پیریفورمیس زمانی رخ می دهد که عضله پیریفورمیس عصب سیاتیک شما را فشرده می کند و منجر به التهاب می شود. می تواند باعث درد یا بی حسی در باسن و پشت ساق پا شود. ممکن است در یک طرف بدن شما یا هر دو رخ دهد.
پیریفورمیس یک عضله صاف و باریک است. از پایین ستون فقرات شما از باسن تا بالای ران شما می گذرد. عضله پیریفورمیس شما به هر طرف بدن شما گسترش می یابد و تقریباً به هر حرکت پایین تنه شما کمک می کند.
عصب سیاتیک معمولاً در زیر پیریفورمیس قرار دارد. عصب از طناب نخاعی، از طریق باسن، از پشت هر پا، به سمت پاهای شما حرکت می کند. این طولانی ترین و بزرگترین عصب بدن شماست.
سندرم پیریفورمیس چقدر شایع است؟
سندرم پیریفورمیس خیلی شایع نیست. دانشمندان بر این باورند که سندرم پیریفورمیس تنها حدود 0.3٪ تا 6٪ از کمردرد را ایجاد می کند .
تفاوت بین سندرم پیریفورمیس و سیاتیک چیست؟
اگرچه این شرایط گاهی مرتبط هستند و هر دو بر عصب سیاتیک تأثیر میگذارند، اما متفاوت هستند.
فتق دیسک یا تنگی نخاع می تواند باعث سیاتیک شود . علائم معمولاً بر قسمت پایین کمر تأثیر می گذارد و می تواند از طریق باسن و ساق پا به سمت پایین حرکت کند.
سندرم پیریفورمیس فقط شامل فشار دادن عضله پیریفورمیس بر روی یک ناحیه از عصب سیاتیک در باسن است. می تواند بسیار شبیه سیاتیک باشد اما در یک منطقه خاص تر.
علائم و علل
سندرم پیریفورمیس به دلیل فشار دادن عضله پیریفورمیس به عصب سیاتیک که در زیر آن قرار دارد ایجاد می شود.
چه چیزی باعث سندرم پیریفورمیس می شود؟
هر چیزی که باعث شود پیریفورمیس روی عصب سیاتیک فشار بیاورد می تواند باعث سندرم پیریفورمیس شود.
شایع ترین علل سندرم پیریفورمیس عبارتند از:
التهاب (تورم) در پیریفورمیس یا بافت های اطراف آن.
اسپاسم عضلانی .
جای زخم در عضله.
این مسائل می تواند ناشی از:
بالا رفتن از پله ها، راه رفتن یا دویدن با استفاده از عضلات پیریفورمیس ی که به اندازه کافی قوی نیستند..
آسیب به لگن، باسن یا پا، مانند سقوط یا تصادف رانندگی.
داشتن ماهیچه های سفت ناشی از عدم فعالیت بدنی.
بلند کردن چیزی به طور نامناسب و آسیب رساندن به عضله پیریفورمیس.
گرم نکردن قبل از فعالیت بدنی یا کشش مناسب بعد از آن.
ورزش بیش از حد یا انجام حرکات تکراری، مانند دویدن در مسافت طولانی.
نشستن برای مدت طولانی (مثلاً افرادی که زیاد سر کار می نشینند).
اما گاهی اوقات، آناتومی غیرطبیعی باعث سندرم پیریفورمیس می شود. پزشکان به این وضعیت، سندرم پیریفورمیس اولیه می گویند. به عنوان مثال، ممکن است فردی با عصب سیاتیکی متولد شود که مسیر غیرطبیعی در بدن او طی می کند. یا ممکن است فردی با عضله پیریفورمیس یا عصب سیاتیک به طور غیرمعمولی به دنیا بیاید.
علائم سندرم پیریفورمیس چیست؟
علائم سندرم پیریفورمیس در باسن، لگن یا بالای ساق پا رخ می دهد. مردم اغلب این احساس را اینگونه توصیف می کنند:
دردناک
سوزاندن
بی حسی
درد.
سوزن سوزن شدن.
تیر کشیدن
علائم ممکن است در طول فعالیت های خاص بدتر شوند، مانند:
نشستن برای مدت طولانی.
پیاده روی یا دویدن.
بالا رفتن از پله ها.
تشخیص و آزمایشات
سندرم پیریفورمیس چگونه تشخیص داده می شود؟
تشخیص سندرم پیریفورمیس می تواند دشوار باشد و اغلب شامل رد علل دیگر است.
یک پزشک ممکن است:
از شما در مورد علائم و عادات فعالیت تان بپرسد.
در مورد سابقه پزشکی شما، از جمله هر گونه جراحت صحبت کند.
باسن، مفصل ران و پای شما را کشش دهد، بچرخاند، فشار دهد تا ببینید چه چیزی درد دارد و چه چیزی آسیب نمیزند.
هیچ آزمایش خاصی برای سندرم پیریفورمیس وجود ندارد. اما یک پزشک ممکن است آزمایشهایی را برای شناسایی سایر مشکلاتی که ممکن است باعث علائم شما شوند، تجویز کند. این تست ها عبارتند از:
سونوگرافی .
سی تی اسکن .
ام آر آی
الکترومیوگرافی (EMG) .
مدیریت و درمان
سندرم پیریفورمیس چگونه درمان می شود؟
درمان سندرم پیریفورمیس ممکن است شامل موارد زیر باشد:
چند روز استراحت.
تمرینات خانگی برای کشش یا تقویت پیریفورمیس.
داروهای ضد التهابی غیر استروئیدی (NSAIDs) .
ماساژ به عنوان درمان مکمل
داروهایی که عضلات را شل می کنند.
فیزیوتراپی سندرم پیریفورمیس که بر کشش و تقویت پیریفورمیس تمرکز دارد.
تزریق استروئید
تزریق سم بوتولینوم (Botox®).
جراحی سندرم پیریفورمیس معمولاً توصیه نمی شود مگر اینکه سایر درمان ها با شکست مواجه شوند. جراحی برای این وضعیت ممکن است شامل برداشتن بافت اسکار یا سایر منابع فشار بر روی عصب باشد.
پیشگیری
چگونه می توانم از سندرم پیریفورمیس پیشگیری کنم؟
برای جلوگیری از سندرم پیریفورمیس، از جمله دوره های عود کننده (تکراری)، برخی از استراتژی های زیر را در نظر بگیرید:
به طور منظم ورزش کنید تا ماهیچه های خود را سالم نگه دارید.
روی وضعیت بدنی خوب تمرکز کنید، به خصوص در هنگام نشستن، رانندگی یا ایستادن.
با خم کردن زانوها و چمباتمه زدن اشیا را به درستی بلند کنید و مطمئن شوید که پشت خود را صاف نگه دارید. اجسام را نزدیک بدن خود نگه دارید و در حین بلند کردن پیچ و تاب نخورید.
قبل از فعالیت بدنی گرم کنید و بعد از آن کشش دهید.
زمانی که باید برای مدت طولانی بنشینید، با ایستادن، راه رفتن یا حرکات کششی استراحت کنید.
چشم انداز / پیش آگهی
سندرم پیریفورمیس چقدر طول می کشد؟
سندرم پیریفورمیس با تغییر سبک زندگی و درمان های ساده به سرعت برطرف می شود. علائم اغلب طی چند روز یا چند هفته بهبود می یابند.
اما این وضعیت به ویژه در افرادی که دستورالعمل های پزشکی خود را دنبال نمی کنند، تمایل به بازگشت دارد. موارد شدیدی که به درستی درمان نمیشوند میتوانند تا حد زیادی توانایی فرد را برای عملکرد خوب کاهش دهند.
چگونه از خودم با سندرم پیریفورمیس مراقبت کنم؟
اگر سندرم پیریفورمیس دارید، اقدامات خاصی می تواند به شما در مدیریت علائم در هنگام بروز کمک کند:
از فعالیت هایی که باعث ایجاد سندرم پیریفورمیس می شود خودداری کنید. به عنوان مثال، اگر هنگام دوچرخه سواری شرایط تشدید میشود، حداقل برای چند روز راه دیگری برای ورزش کردن پیدا کنید.
بافت مفصل ران و باسن را عمیقا ماساژ دهید.
به طور منظم از روی صندلی خود بلند شوید. بایستید، راه بروید و کشش دهید. این امر به ویژه برای افرادی که سر کار می نشینند، مانند رانندگان حرفه ای و پرسنل دارای میز کار بسیار مهم است.
برای کاهش تورم، NSAID ها را طبق دستورالعمل بسته مصرف کنید.
بسته به اینکه چه چیزی برای شما مفید است، بسته های سرد یا گرما را امتحان کنید. کمپرس سرد چندین بار در روز به مدت 15 دقیقه می تواند تورم را کاهش دهد. گرما (مانند پد گرم کننده) می تواند عضله سفت را شل کند.
پیریفورمیس و عضلات اطراف آن را کشش دهید. به عنوان مثال: به پشت دراز بکشید، سپس یک زانو را به سمت قفسه سینه خود بکشید. آن را برای پنج تا 30 ثانیه نگه دارید، سپس پای دیگر را انجام دهید. مثال دیگر: بایستید، به سمت جلو و پایین خم شوید و اجازه دهید سر و دستانتان به سمت زمین بیفتند. این حرکت از طریق ایجاد کشش در پشت پاها و باسن مفید است.
چه زمانی باید برای درمان پیریفورمیس به پزشک مراجعه کنم؟
اگر سندرم پیریفورمیس دارید، در صورت تجربه هر یک از موارد زیر با پزشک خود تماس بگیرید:
سفرها یا زمین خوردن های مکرر به دلیل درد یا بی حسی.
دردی که بیش از چند هفته طول می کشد، به خصوص اگر دستورالعمل ها را دنبال کرده باشید و سبک زندگی خود را تنظیم کرده باشید.
مشکلات کنترل روده (مدفوع) یا مثانه (ادرار کردن).
درد ناگهانی و شدید در ناحیه کمر یا ساق پا.
ضعف یا بی حسی ناگهانی در پشت یا ساق پا.
ضربه یا آسیب به کمر، لگن یا ساق پا.
در بلند کردن پا از روی زمین مشکل دارید.
در نظر داشته باشید
سندرم پیریفورمیس زمانی رخ می دهد که عضله پیریفورمیس به عصب سیاتیک فشار می آورد. این بیماری می تواند باعث درد، بی حسی یا سوزن سوزن شدن در باسن، لگن یا بالای ساق شما شود. اکثر دوره ها طی چند روز یا چند هفته با استراحت و درمان های ساده از بین می روند. اما اگر آسیبی منجر به درد شد یا اگر علائم بیش از چند هفته طول کشید، با پزشک خود صحبت کنید.
چند تمرین خانگی جهت بهبود علائم:
- این مقاله با بهره مندی و کمک تیم تحریریه کلیولند کلینیک در سال 2022 و به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۲۲ آذر ۱۴۰۳
مقالات عمومی
تازه

۲۰ آذر ۱۴۰۳
مقالات عمومی
تازه
بیوفیدبک چیست؟
نمای کلی
بیوفیدبک نوعی تکنیک ذهن-بدن است که برای کنترل برخی از عملکردهای بدن مانند ضربان قلب، الگوهای تنفسی و پاسخ های ماهیچه ای از آن استفاده می کنید. در طول بیوفیدبک، شما به پدهای الکتریکی متصل هستید که به شما کمک می کند اطلاعاتی در مورد بدن خود به دست آورید.
ممکن است متوجه نباشید، اما وقتی درد دارید یا تحت استرس هستید، بدنتان تغییر می کند. ضربان قلب شما ممکن است افزایش یابد، ممکن است سریعتر نفس بکشید و ماهیچه های شما سفت شوند. بیوفیدبک به شما کمک می کند تا تغییرات جزئی در بدن خود ایجاد کنید، مانند شل کردن عضلات، برای کمک به تسکین درد یا کاهش تنش. ممکن است بتوانید ضربان قلب و تنفس خود را کاهش دهید که باعث می شود احساس بهتری داشته باشید. بیوفیدبک می تواند به شما مهارت هایی بدهد تا روش های جدیدی را برای کنترل بدن خود تمرین کنید. این امر می تواند یک مشکل سلامتی را بهبود بخشد یا به تسهیل فعالیت های روزانه کمک کند.
انواع بیوفیدبک
درمانگر شما بسته به مشکلات و اهداف سلامتی شما ممکن است از انواع مختلف بیوفیدبک استفاده کند. انواع بیوفیدبک عبارتند از:
نفس کشیدن: در طول تنفس بیوفیدبک، نوارهایی در اطراف شکم و قفسه سینه قرار می گیرند. حسگرهای روی باندها میزان تنفس و الگوهای شما را بررسی می کنند. می توانید تنفس خود را کنترل کنید و احساس بهتری داشته باشید.
امواج مغزی: در طول این نوع بیوفیدبک، یک الکتروانسفالوگرافی (EEG) از پدهای پوست سر برای نظارت بر امواج مغزی شما استفاده می کند. امواج مغزی خاصی وجود دارند که حالت های ذهنی مختلفی مانند آرامش، بیداری و خواب را نشان می دهند. با آموزش بیوفیدبک، می توانید تغییراتی را در امواج مغزی مشاهده کنید که سلامت شما را بهبود می بخشد.
ضربان قلب: در این نوع بیوفیدبک، پدها روی سینه، پایین تنه یا مچ دست قرار می گیرند. این پدها به یک نوار قلب (ECG) متصل می شوند که ضربان قلب و نحوه تغییر ضربان قلب شما را اندازه گیری می کند. یک سنسور همچنین می تواند روی انگشت شما قرار گیرد تا ضربان قلب شما را اندازه گیری کند. وقتی آرام هستید، ممکن است ضربان قلب شما کاهش یابد.
فعالیت عضلانی: دستگاهی به نام الکترومیوگراف (EMG) از حسگرهایی برای اندازه گیری سفت شدن عضلات استفاده می کند. این به شما کمک می کند تا از تنش عضلانی آگاه شوید تا بتوانید اقداماتی را برای کنترل آن انجام دهید.
فعالیت غدد عرق: پدهای متصل به انگشتان دست، کف دست یا مچ دست، فعالیت غدد عرق را اندازه گیری می کنند. میزان تعریق روی پوست شما را در مورد عصبی بودن هشدار می دهد.
دما: پدهای متصل به انگشتان یا پاهای شما جریان خون را در پوست اندازه گیری می کند. از آنجایی که دمای بدن شما اغلب زمانی که تحت استرس هستید کاهش مییابد، موارد زیر میتواند شما را ترغیب کند که روشهای آرامسازی را شروع کنید. با آرامش بیشتر، انگشتان دست و پاهای شما ممکن است گرمتر شوند.
ابزارهای بیوفیدبک
شما می توانید آموزش بیوفیدبک را در کلینیک های فیزیوتراپی، مراکز پزشکی و بیمارستان ها دریافت کنید. تعداد فزایندهای از ابزارها و برنامههای بیوفیدبک برای استفاده خانگی به بازار عرضه میشوند، از جمله:
برنامه های رایانه ای تعاملی یا دستگاه های تلفن همراه. برخی از انواع ابزارهای بیوفیدبک تغییرات فیزیکی در بدن شما را اندازه گیری می کنند. تغییرات در ضربان قلب و پوست با پدهای متصل به انگشتان یا گوش اندازه گیری می شود. پدهای اندازه گیری به کامپیوتر شما وصل می شوند.
سپس با استفاده از تصاویر و نشانه های کامپیوتری، دستگاه ها به شما کمک می کنند تا با کمک به شما، عصبی بودن را کنترل کنید:
تنفس خود را مدیریت کنید
عضلات خود را شل کنید.
درباره قدرت خود برای مقابله با استرس به چیزهای مثبت فکر کنید.
مطالعات نشان می دهد که این نوع وسایل ممکن است به مقابله با استرس کمک کنند و شما را آرام تر کنند.
نوع دیگری از درمان بیوفیدبک شامل پوشیدن هدبند است که فعالیت مغز شما را در حین مدیتیشن ردیابی می کند. از صداها استفاده می کند تا به شما اطلاع دهد که چه زمانی ذهن شما آرام است و چه زمانی فعال است. این امر ممکن است به شما کمک کند تا کنترل استرس خود را یاد بگیرید. هر بار که این کار را انجام می دهید، اطلاعات در رایانه یا دستگاه تلفن همراه شما ذخیره می شود تا بتوانید پیشرفت خود را در طول زمان پیگیری کنید.
دستگاه های پوشیدنی: یک نوع شامل پوشیدن یک پد اندازه گیری بر روی کمر است که الگوهای تنفس شما را با استفاده از یک برنامه قابل دانلود بررسی می کند. این برنامه میتواند به شما اطلاع دهد که آیا تنش دارید و فعالیتهای تنفسی برای بازگرداندن آرامش به شما ارائه میدهد.
سازمان غذا و دارو بسیاری از ماشینهای بیوفیدبک را که برای مصارف خانگی ساخته شدهاند کنترل نمیکند. قبل از امتحان بیوفیدبک درمانی در خانه، در مورد دستگاه های مختلفی که می توانید استفاده کنید با پزشک خود صحبت کنید.
توجه داشته باشید که برخی از اقلام ممکن است به صورت نادرست به عنوان ماشین های بیوفیدبک فروخته شوند. همچنین، برخی از افرادی که بیوفیدبک را آموزش می دهند ممکن است گواهینامه نداشته باشند یا آموزش کافی برای کمک به شما نداشته باشند.
فایده بیوفیدبک چیست؟
بیوفیدبک، که گاهی اوقات آموزش بیوفیدبک نامیده می شود، به بسیاری از مشکلات سلامت جسمی و روانی کمک می کند، از جمله:
عصبی بودن یا استرس.
آسم.
اختلال نقص توجه/بیش فعالی (ADHD).
عوارض جانبی داروها برای درمان سرطان.
درد طولانی مدت.
یبوست.
از دست دادن کنترل روده، که به عنوان بی اختیاری مدفوع نیز شناخته می شود.
فیبرومیالژیا
سردرد.
فشار خون بالا.
سندرم روده تحریکپذیر.
بیماری رینود.
صدای زنگ در گوش که به آن وزوز گوش نیز می گویند.
سکته.
اختلال مفصل گیجگاهی فکی (TMJ).
بی اختیاری ادرار و مشکل در دفع ادرار.
افسردگی
بیوفیدبک به دلایل مختلفی برای افراد جذاب است:
هیچ جراحی در کار نیست
ممکن است نیاز به دارو را کاهش دهد یا به آن پایان دهد.
ممکن است باعث شود داروها بهتر عمل کنند.
زمانی که نمی توان از داروها استفاده کرد، مانند بارداری، ممکن است کمک کند.
این به افراد کمک می کند تا کنترل بیشتری بر سلامت خود داشته باشند.
خطرات
بیوفیدبک به طور کلی بی خطر است، اما ممکن است برای همه مناسب نباشد. دستگاههای بیوفیدبک ممکن است روی افرادی که مشکلات پزشکی دارند، مانند مشکلات ضربان قلب یا برخی بیماریهای پوستی، بکار نروند. حتما ابتدا با پزشک خود صحبت کنید.
روش انجام
شروع بیوفیدبک کار سختی نیست.
برای پیدا کردن فردی که بیوفیدبک را آموزش میدهد، از پزشک خود بخواهید تا فردی را که تجربه درمان مشکل شما را دارد توصیه کند. بسیاری از کارشناسان بیوفیدبک در زمینه دیگری از مراقبت های بهداشتی مانند روانشناسی، پرستاری یا فیزیوتراپی مجوز دارند.
قوانین کشور مربوط به آموزش بیوفیدبک متفاوت است. برخی از کارشناسان بیوفیدبک برای نشان دادن آموزش و تجربه اضافی خود در این عمل، گواهینامه دریافت می کنند.
قبل از شروع درمان، چند سوال از متخصص بیوفیدبک بپرسید، مانند:
آیا شما دارای مجوز، گواهی یا ثبت نام هستید؟
آموزش و تجربه شما چیست؟
آیا تجربه تدریس بیوفیدبک برای مشکل من را دارید؟
به نظر شما به چند درمان بیوفیدبک نیاز دارم؟
هزینه آن چقدر است و آیا تحت پوشش بیمه درمانی من است؟
آیا می توانید لیستی از منابع را به من بدهید؟
آنچه می توانید انتظار داشته باشید
در طول درمان
در طول بیوفیدبک، یک درمانگر پدها یا حسگرهای الکتریکی را به قسمتهای مختلف بدن شما متصل میکند. از این پدها می توان برای موارد زیر استفاده کرد:
امواج مغزی خود را زیر نظر داشته باشید.
دمای پوست خود را بررسی کنید.
سفتی عضلات را اندازه گیری کنید.
ضربان قلب خود را کنترل کنید.
ضربان و الگوهای تنفس خود را کنترل کنید.
پدها اطلاعات را به صفحه نمایش نزدیک می فرستند. درمانگر از این اطلاعات استفاده می کند و پیشنهاداتی را برای کمک به کنترل پاسخ های بدنتان ارائه می کند. به عنوان مثال، ممکن است صفحه ها، عضلات سفتی که باعث سردرد می شوند را حس کنند، سپس یاد می گیرید که چگونه آن عضلات را شل کنید.
یک درمان بیوفیدبک معمولی 30 تا 60 دقیقه طول می کشد. تعداد و زمان درمان، به مشکل سلامتی شما بستگی دارد و اینکه چقدر سریع یاد میگیرید که پاسخهای بدنتان را کنترل کنید.
هدف بیوفیدبک یادگیری استفاده از این روش ها در خانه به تنهایی و بدون دستگاه یا حسگر است.
شرکت های بیمه ممکن است هزینه بیوفیدبک را پرداخت نکنند.
نتایج
اگر بیوفیدبک برای شما مفید باشد، ممکن است به مشکل سلامتی شما کمک کند یا میزان مصرف دارو را کاهش دهد. با گذشت زمان، می توانید روش های بیوفیدبکی را که یاد می گیرید، به تنهایی تمرین کنید. درمان پزشکی مشکل خود را بدون صحبت با پزشک خود متوقف نکنید.
- این مقاله با بهره مندی و کمک تیم تحریریه مایو کلینیک در سال 2023 و به منظور افزایش دانش شما در مورد این روش درمانی تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۱۴ آذر ۱۴۰۳
مقالات عمومی
تازه
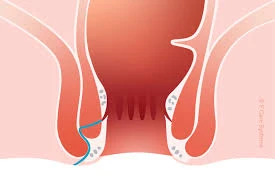
آنچه باید در مورد فیستول مقعدی بدانید
نمای کلی
فیستول مقعدی معمولاً یک عارضه جانبی آبسه مقعدی است، یک زخم عفونی که چرک را از مقعد شما خارج می کند. آبسه تخلیه کننده می تواند یک تونل از طریق مقعد شما به سطح پوست ایجاد کند. درد مقعد، تورم و قرمزی علائم اولیه هستند. جراحی درمان اولیه است.
فیستول تونلی است که در جایی که نباید توسعه می یابد. فیستول مقعدی از طریق دیواره مقعدی به پوست بیرون می رود.
فیستول مقعدی چیست؟
فیستول مقعدی یک گذرگاه غیرطبیعی است که از داخل مقعد به سطح پوست متصل میشود و معمولاً در قسمت فوقانی سوراخ مقعد ، جایی که غدد مقعدی شما قرار دارند، ایجاد میشود. هنگامی که این غدد عفونی می شوند، تخلیه عفونت می تواند فیستول ایجاد کند. این عفونت آبسه اطراف مقعدی نامیده می شود . (گاهی به فیستول مقعدی فیستول پری آنال نیز گفته می شود. "Perianal" به معنای ناحیه اطراف مقعد شماست.)
این وضعیت چقدر شایع است؟
فیستول یک بیماری نسبتاً شایع در نواحی مقعد و راست روده(آنورکتال) بوده و در مردان دو برابر شایعتر است . حدود نیمی از افرادی که غده مقعدی عفونی دارند دچار فیستول می شوند. یک غده عفونی که یک آبسه را تشکیل می دهد ، یک تجمع چرکی که باید تخلیه شود، باعث ۷۵ درصد فیستول های مقعدی می شود.
علائم و علل
در انتها تفاوت بین شقاق مقعدی و فیستول مقعدی را بیاموزید
علائم فیستول مقعدی چیست؟
شایع ترین علائم فیستول مقعدی عبارتند از:
درد مقعدی ، اغلب شدید و ضربان دار. ممکن است هنگام مدفوع، سرفه یا نشستن بیشتر احساس کنید. ممکن است باسن شما به لمس حساس باشد.
تورم و قرمزی ( التهاب ) در داخل یا اطراف مقعد شما. اینها علائم عفونت فعال زیر پوست ( سلولیت ) هستند.
تخلیه مایعات از جایی در اطراف مقعد شما. ممکن است شامل چرک، مدفوع یا خون ( خونریزی مقعدی ) باشد. ممکن است بو داشته باشد.
علائم کمتر رایج عبارتند از:
تب .
درد هنگام ادرار کردن
مشکل در نگه داشتن مدفوع
ممکن است بتوانید فیستول را با آینه ببینید یا نتوانید.
فیستول مقعدی چه شکلی است؟
فیستول مقعدی مانند سوراخی در پوست نزدیک مقعد شما است. سوراخ در واقع خارجی ترین قسمت تونل است که به آبسه داخلی متصل می شود و ممکن است موادی مانند چرک، خون یا مدفوع ترشح کند، به خصوص زمانی که پوست اطراف آن را لمس می کنید. برخی از فیستول های قدیمی ممکن است در بخش دهانه بسته شوند، در حالی که بقیه تونل باقی می ماند. این وضعیت باعث درد و تورم می شود تا زمانی که فیستول دوباره باز و ترشحات خارج شود.
علت اصلی فیستول چیست؟
فیستول می تواند در سرتاسر بدن شما رخ دهد، چه بین اندام های مختلف و چه از یک اندام تا سوراخی در پوست. آنها معمولاً زمانی اتفاق میافتند که بافتهای شما برای مدت طولانی به دلیل آسیب یا بیماری ملتهب هستند. التهاب و عفونت مزمن در نهایت می تواند به بافت های مجاور راه یابد، به خصوص زمانی که چرک نیاز به تخلیه دارد. این امر می تواند یک کانال بین زخم و بافت های مجاور ایجاد کند.
علت فیستول مقعدی چیست؟
شایع ترین علت فیستول مقعدی، آبسه اطراف مقعدی است که معمولاً روی غده مقعدی عفونی ایجاد می شود. آبسه حفره ای از چرک است که در محل عفونت ایجاد می شود. چرک باید تخلیه شود و ممکن است کانال تخلیه خود را به بیرون ایجاد کند. گاهی اوقات، پزشک یک کانال تخلیه برای درمان آبسه ایجاد می کند. اما اغلب، زخم به طور کامل بهبود نمی یابد و فیستول باقی می ماند. علل غیر معمول فیستول مقعدی عبارتند از:
بیماری های التهابی روده ، مانند بیماری کرون .
STI مقعدی (عفونت های مقاربتی) .
سل که بر مقعد شما تأثیر می گذارد.
آسیب تروماتیک یا جراحی قبلی در مقعد.
پرتودرمانی برای سرطان در ناحیه لگن شما.
اکتینومایکوز ، یک عفونت باکتریایی نادر است که باعث ایجاد آبسه، گاهی اوقات در ناحیه اطراف مقعد می شود.
Hidradenitis suppurativa ، یک بیماری التهابی مزمن پوستی است که باعث ایجاد آبسه در غدد عرق می شود وگاهی اوقات در ناحیه اطراف مقعد بروز می کند.
عوامل خطر برای ابتلا به فیستول مقعدی چیست؟
در صورتی که:
جنسیت مذکر در بدو تولد
آبسه اطراف مقعدی دارید یا در گذشته داشته اید.
یک بیماری التهابی روده (IBD) مانند کرون دارید.
سابقه جراحی یا پرتودرمانی در ناحیه پری مقعدی خود داشته باشید.
افرادی که نقص ایمنی دارند یا مستعد ابتلا به عفونت های مکرر هستند.
یک STI مزمن داشته باشید.
عوارض احتمالی فیستول مقعدی چیست؟
فیستولی که درمان نشود معمولاً به خودی خود بهبود نمی یابد. این امر می تواند منجر به عوارض طولانی مدت شود، مانند:
عفونت مداوم: فیستولی که از یک آبسه یا عفونت ناشی می شود ممکن است عفونت را فعال نگه دارد. ممکن است به نظر برسد که عفونت در محل اولیه از بین میرود، اما پس از آن برمیگردد و یک آبسه جدید تشکیل میدهد و باعث درد دوباره میشود. گاهی اوقات، ممکن است به نظر برسد که فیستول در حال بهبود است و ممکن است در دهانه بسته شود، اما عفونت مکرر و تخلیه بعداً آن را در یک چرخه تکراری باز می کند.
گسترش فیستول : فیستول مزمن ممکن است به ندرت در جهت های جدید گسترش یابد و کانال های انشعاب و منافذ جدیدی در پوست شما ایجاد کند. ترمیم این فیستول های پیچیده دشوارتر است.
سرطان : سرطان مقعد گاهی اوقات در فیستول های مقعدی طولانی مدت که سال ها وجود داشته است، یافت می شود. التهاب و سایش مزمن از عوامل خطر شناخته شده برای سرطان هستند.
تشخیص و آزمایشات
فیستول مقعدی چگونه تشخیص داده می شود؟
پزشکان می توانند اکثر فیستول های مقعدی را در طول معاینه فیزیکی پیدا کنند، اما گاهی اوقات دهانه به بیرون بسته می شود. پزشک شما همچنین می خواهد سوراخ داخلی فیستول را در داخل مقعد شما پیدا کند. این قسمت ممکن است نیاز به بیهوشی داشته باشد . اگر دست زدن به مقعد یا باز کردن مقعد برای معاینه داخل آن توسط پزشک بسیار دردناک است، ممکن است مجبور شوند شما را در اتاق عمل تحت آرامبخشی معاینه کنند.
برای یافتن منبع داخلی فیستول، پزشک شما ممکن است از یک اسکوپ نوری مانند آنوسکوپ یا پروکتوسکوپ (محدوده طولانیتری که میتواند رکتوم شما را بررسی کند ) استفاده نماید. گاهی اوقات، آنها پراکسید هیدروژن را به دهانه خارجی تزریق می کنند تا عفونت را در منبع فیستول پیدا کنند. پراکسید با عفونت تعامل می کند و حباب یا کف در محل ایجاد می کند. یافتن منبع داخلی می تواند فیستول را تایید کند.
آیا آزمایشات پزشکی دیگری نیز خواهم داشت؟
پزشک شما ممکن است نیاز به انجام آزمایش های تصویربرداری (رادیولوژی) داشته باشد تا مسیر فیستول شما را ببیند. این امر ممکن است به این معنی باشد:
MRI (تصویربرداری رزونانس مغناطیسی) . MRI یک آزمایش تصویربرداری غیر تهاجمی است که جزئیات بالایی را ارائه می دهد. این امر می تواند به پزشکان کمک کند تا مسیر تونل را ترسیم کنند و همچنین ببینند که چگونه با عضلات و سایر اندام های شما تعامل دارد.
سونوگرافی آندوسکوپی . به عنوان جایگزینی برای MRI که تصاویر مشابهی را تولید می کند، یک سونوگرافی آندوسکوپی با یک دوربین کوچک روشن و یک پروب سونوگرافی کوچک به داخل مقعد شما می رود.
فیستولوگرافی . فیستولوگرام یک عکس اشعه ایکس از فیستول شما است که پزشک شما پس از تزریق رنگ به آن می گیرد. رنگ مسیر فیستول را برجسته می کند.
پزشک شما باید مسیر فیستول شما را بداند تا نحوه درمان آن را تعیین کند. آنها فیستول شما را بر اساس مسیرش طبقه بندی می کنند.
انواع فیستول مقعدی
پزشکان فیستول های مقعد را بر اساس محل قرارگیری آنها در رابطه با عضلات اسفنکتر مقعدی طبقه بندی می کنند. اینها ماهیچه هایی هستند که حرکات روده شما را کنترل می کنند، بنابراین محافظت از آنها مهم است. پزشک شما ممکن است به فیستول مقعدی با نام خاصی بر اساس محل آن اشاره کند، مانند:
فیستول مقعدی بین اسفنکتریک(Intersphincteric) : از عضله اسفنکتر داخلی مقعد شما عبور می کند و سپس از فضای بین عضلات اسفنکتر داخلی و خارجی خارج می شود.
فیستول ترانس اسفنکتریک(Transsphincteric) : از هر دو لایه عضلات اسفنکتر مقعد شما عبور می کند.
فیستول سوپرا اسفنکتریک(Suprasphincteric) : از اسفنکتر داخلی شما عبور می کند و سپس به اطراف اسفنکتر خارجی شما می رود.
فیستول خارج اسفنکتریک( Extrasphincteric): هر دو عضله اسفنکتر را دور می زند. این نوع کمتر رایج معمولاً از رکتوم شما منشا می گیرد نه مقعد، بنابراین از غده مقعدی نمی آید.
فیستول سطحی مقعد(Superficial anal) : از قسمت پایینی کانال مقعد، زیر غدد مقعدی، از طریق پوست مجاور عبور می کند و عضلات را دور می زند. این نوع از غده مقعدی نمی آید.
لازم نیست بدانید یا به خاطر بسپارید که چه نوع فیستول مقعدی دارید، اما نوع آن بر نحوه برخورد پزشک شما با آن تأثیر می گذارد. اگر بیشتر عضلات اسفنکتر شما را درگیر کند، درمان ممکن است پیچیده تر باشد. آنها باید مراقب باشند که وقتی فیستول مقعدی شما را درست می کنند به این عضلات آسیب نرسانند.
مدیریت و درمان
درمان فیستول مقعدی چیست؟
اکثر فیستول های مقعدی برای درمان نیاز به جراحی دارند. بهبود خود به خودی معمولاً با عفونتهای مکرر و آبسههایی که فیستول را دوباره باز میکنند، دنبال میشود. با این حال، اگر فیستول شما ناشی از بیماری التهابی روده باشد و عفونی نشده باشد، گهگاه با درمان دارویی بهبود می یابد. پزشک شما ممکن است قبل از توسل به جراحی برای این فیستولها، درمان با یک تنظیمکننده ایمنی مانند اینفلیکسیماب( infliximab) را امتحان کند .
عمل جراحی
جراحی فیستول مقعدی بسته به اینکه فیستول چقدر ساده یا پیچیده باشد می تواند ساده یا پیچیده باشد. شایع ترین فیستول های مقعدی فیستول های ساده و بین اسفنکتریک هستند که فقط مقدار کمی از عضله را درگیر می کنند. اینها برای درمان در یک عمل بی خطر هستند. فیستول های پیچیده تر ممکن است در مراحل مختلف نیاز به جراحی داشته باشند.
فیستول های ساده
اگر فیستول مقعدی شما فقط مقدار کمی از عضله را درگیر کند و هیچ شاخه ای نداشته باشد، یک فیستول ساده در نظر گرفته می شود. درمان جراحی فیستول ساده فیستولوتومی نامیده می شود. این روش یکبار انجام شده ساده ترین و موثرترین راه برای درمان فیستول مقعدی است (حدود 95 درصد).
فیستولوتومی : جراح کولورکتال سقف فیستول را برش می دهد و به آن اجازه می دهد از پایین به بالا پر شود. آنها همچنین ممکن است بافت عفونی را حذف کنند. بریدن از طریق سقف ممکن است به معنای بریدن مقدار کمی از عضله باشد، اما مقدار کم برش مشکلی ندارد. کاهش بیش از حد عضله به کنترل روده شما آسیب می رساند.
فیستول های پیچیده
فیستول شما در صورتی پیچیده تلقی می شود که مقدار قابل توجهی عضله را درگیر کند، یا دارای شاخه باشد یا اگر شرایطی دارید که خطر عوارض ناشی از جراحی را افزایش می دهد. فیستول های پیچیده ممکن است به چندین عمل جراحی برای درمان نیاز داشته باشند. جراح کولورکتال شما ممکن است از یک یا چند تکنیک زیر استفاده کند:
تخلیه ستون(Seton drain) . ستون نوعی نخ جراحی است که با گذشت زمان جذب نمی شود اما باید برداشته شود. یک جراح ستون را از طریق فیستول شما حلقه می کند تا به مدت طولانی باز بماند تا تمام ترشحات خارج شود. یک ستون همچنین می تواند به آرامی مجرای فیستول را ببرد و همزمان به بافت اجازه می دهد که وقتی عضله بریده می شود، ترمیم شود. در نهایت، با ایجاد اسکار موضعی، کمک می کند تا زخم بعداً از هم جدا نشود. جراح شما ممکن است بعداً درن را برداشته و فیستول را با فیستولوتومی یا روش دیگری ببندد. اگر فیستول شما به دلیل یک بیماری مزمن مانند بیماری التهابی روده ایجاد شده باشد، جراح شما ممکن است تخلیه ستون را به طور نامحدود در محل خود باقی بگذارد.
فلپ پیشرفت اندورکتال( Endorectal advancement flap) . این روش از بریدن سقف فیستول جلوگیری می کند تا ماهیچه های اسفنکتر شما دست نخورده بمانند. در عوض، جراح بافت عفونی اطراف دهانه داخلی فیستول مقعدی را برش میدهد. سپس این سوراخ را با پایین کشیدن یک فلپ از بافت سالم از داخل راست روده بالای آن می پوشاند. فیستول باید از دهانه بیرونی خارج شود و سپس از داخل به بیرون شروع به بهبود کند. این روش حدود 70 درصد موثر در نظر گرفته می شود، اما در برخی موارد، عفونت و فیستول همچنان عود می کند. همچنین خطر آسیب دیدن عضله اسفنکتر هنگام بریدن فلپ (تقریباً 30%) وجود دارد.
روش LIFT . LIFT مخفف «بسته شدن مجرای فیستول بین اسفنکتریک» یا ligation of intersphincteric fistula tract است. این به معنای بستن (ligation) بخشی از فیستول است که از بین دو عضله اسفنکتر شما (اینتراسفنکتریک) عبور می کند و معمولاً با بخیه انجام میشود. سپس جراح شما ممکن است کل مجرای فیستول را از این فضا خارج کند یا بافت عفونی داخل آن را بتراشد. این روش معمولاً از روش تخلیه ستون پیروی می کند. تاثیر این کار کمی کمتر از فیستولوتومی است (75٪) اما خطر آسیب رساندن به عضلات اسفنکتر شما را ندارد.
خطرات جراحی فیستول مقعدی چیست؟
خطرات اصلی عبارتند از:
عفونت مکرر: اگر عفونت به طور کامل از فیستول شما برطرف نشده باشد، ممکن است بهبودی در داخل فیستول شما به درازا بکشد. آنتی بیوتیک ها معمولا می توانند عفونت های عود کننده را درمان کنند.
فیستول عود کننده: اگر فیستول مقعدی به طور کامل بهبود نیابد، ممکن است پس از جراحی عود کند. این ممکن است به دلیل شرایط مزمن زمینه ای یا به دلیل تکنیک مورد استفاده باشد.
بی اختیاری مدفوع: برخی از افراد پس از جراحی فیستول مقعدی، بی اختیاری خفیف مدفوع را بروز می دهند. به عنوان مثال، ممکن است در نگه داشتن گاز مشکل داشته باشند یا مقداری نشت مدفوع داشته باشند. این عوارض در جراحان مجرب کولورکتال کمتر دیده می شود.
بهبودی پس از جراحی فیستول مقعدی چگونه است؟
روشهای جراحی فیستول مقعدی عموماً روشهای سرپایی هستند، بنابراین میتوانید در همان روز به خانه بروید، اگرچه برخی از افراد بعداً باید برای جراحی بیشتر مراجعه کنند. شما باید داروهای مسکن تجویزی را همراه با دستورالعمل هایی برای مراقبت از خود به خانه ببرید. اینها ممکن است شامل موارد زیر باشد:
مکمل های آب و فیبر . داروهای ضد درد میتوانند باعث یبوست شوند ، بنابراین ممکن است پزشک مکملهای حاوی فیبر را برای جلوگیری از آن تجویز کند. مهم است که اینها را با آب زیاد مصرف کنید.
حمام سیتز . خیساندن مقعد در حمام سیتز (حمام گرم و کم عمق) حداقل یک بار در روز به تسکین آن و تسریع بهبودی کمک می کند.
مدیریت زخم . ممکن است لازم باشد پانسمان هایی را روی زخم خود بمالید تا ترشحات جمع شود و برای تمیز نگه داشتن آن اغلب آنها را عوض کنید.
چشم انداز / پیش آگهی
در صورت داشتن فیستول مقعدی چه انتظاری باید داشته باشم؟
چشم انداز شما به ساده یا پیچیده بودن فیستول مقعدی شما بستگی دارد. این مشخص می کند که روند درمان و بهبودی چقدر گسترده خواهد بود. به طور کلی، شما می توانید انتظار داشته باشید که سه تا شش هفته را برای بهبودی پس از یک یا چند عمل جراحی سپری کنید. برخی از فیستول ها پس از جراحی برمی گردند، به خصوص اگر شاخه های زیادی داشته باشند یا به دلیل یک بیماری مزمن ایجاد شده باشند. برخی از افراد مبتلا به IBD دچار فیستول های مقعدی متعدد می شوند.
چه زمانی باید در مورد فیستول مقعدی به پزشک مراجعه کنم؟
همیشه در مورد درد مقعدی به پزشک مراجعه کنید. شرایط آنورکتال که باعث درد قابل توجهی می شود ممکن است جدی باشد. تصور نکنید این چیزی است که خود به خود از بین می رود. هموروئید ممکن است شایع تر و آشناتر باشد، اما معمولاً خیلی دردناک نیست. اگر در مراجعه اولیه به شما گفته شد که هموروئید دارید اما درد ادامه دارد، به یک متخصص مانند یک متخصص گوارش یا جراح کولورکتال مراجعه کنید.
سوالات متداول اضافی
فیستول واژینال پری آنال چیست؟
فیستول واژینال دور مقعدی معمولاً فیستول رکتوواژینال نامیده می شود، زیرا معمولاً از راست روده به واژن شما متصل می شود . راست روده شما بخشی از روده بزرگ است که درست قبل از مقعد شما می آید. مرز بین راست روده و واژن بسیار باریک تر از بین واژن و مقعد است. فیستول واژینال می تواند از هر قسمتی از روده شما ایجاد شود، اما معمولاً از رکتوم یا روده بزرگ است .
تفاوت بین شقاق مقعدی با فیستول مقعدی چیست؟
شقاق مقعدی شکاف یا پارگی در پوشش مجرای مقعد شما است. این بیماری می تواند علائمی مشابه فیستول مقعدی ایجاد کند، اما شقاق یک زخم سطحی است و مانند فیستول از دیواره مقعد به پوست شما تونل نمی زند. با این حال، ممکن است شقاق مقعدی به فیستول مقعدی تبدیل شود. اگر یک شقاق مقعدی عفونی شود، می تواند آبسه ایجاد کند که می تواند در هنگام تخلیه، فیستول مقعدی ایجاد کند.
در نهایت
درد شدید مقعد می تواند هم از نظر جسمی و هم از نظر روانی ناتوان کننده باشد. نه تنها هر بار که مینشینید یا به توالت میروید، شما را آزار میدهد، بلکه ممکن است بحث کردن با یک پزشک دشوار باشد. اجازه ندهید این امر شما را متوقف کند. بیماری ها و شرایط آنورکتال مانند سایر بیماری ها سزاوار توجه هستند. فیستول مقعدی نیاز به درمان دارد و هر چه زودتر انجام شود، احتمالاً درمان سادهتر خواهد بود.
منابع:
American Society of Colon & Rectal Surgeons. Abscess and Fistula Expanded Information (https://fascrs.org/patients/diseases-and-conditions/a-z/abscess-and-fistula-expanded-information). Accessed 7/11/2023.
Carr S, Velasco AL. Fistula In Ano (https://www.ncbi.nlm.nih.gov/books/NBK557517/). 2022 Aug 1. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Accessed 7/11/2023.
International Foundation for Gastrointestinal Disorders. Anal Fistulas (https://iffgd.org/gi-disorders/anal-fistulas/). Accessed 7/11/2023.
- این مقاله با بهره مندی و کمک تیم تحریریه کلیولند کلینیک در سال 2023 و به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۱۳ آذر ۱۴۰۳
مقالات عمومی
تازه

یبوست در نوزادان و کودکان
نمای کلی
یبوست در نوزادان و کودکان به این معنی است که آنها مدفوع سفت دارند یا در دفع مدفوع مشکل دارند. کودک ممکن است هنگام دفع مدفوع درد داشته باشد یا ممکن است پس از زور زدن یا فشار دادن قادر به اجابت مزاج نباشد.
ملاحظات
یبوست در کودکان شایع است. با این حال، حرکات طبیعی روده برای هر کودک متفاوت است.
در ماه اول، نوزادان معمولا یک بار در روز اجابت مزاج دارند. پس از آن، نوزادان می توانند چند روز یا حتی یک هفته بین حرکات روده فاصله داشته باشند. همچنین دفع مدفوع دشوار است زیرا عضلات شکم آنها ضعیف است. بنابراین نوزادان هنگام اجابت مزاج تمایل دارند که زور بزنند، گریه کنند و صورتشان قرمز شود. این بدان معنا نیست که آنها یبوست دارند. اگر حرکات روده نرم باشد، احتمالاً مشکلی وجود ندارد.
نشانه ها
علائم یبوست در نوزادان و کودکان ممکن است شامل موارد زیر باشد:
خیلی بداخلاق بودن و بیشتر تف کردن (نوزادان)
مشکل در دفع مدفوع یا به نظر ناخوشایند
مدفوع سفت و خشک
درد هنگام اجابت مزاج
شکم درد و نفخ
مدفوع بزرگ و پهن
خون روی مدفوع یا روی دستمال توالت
آثار مایع یا مدفوع در لباس زیر کودک (ممکن است نشانه ای از متراکم شدن مدفوع باشد)
اجابت مزاج کمتر از 3 بار در هفته (کودکان)
حرکت دادن بدن در موقعیت های مختلف یا فشردن باسن
قبل از درمان یبوست مطمئن شوید که نوزاد یا کودک شما مشکلی دارد:
برخی از کودکان هر روز اجابت مزاج ندارند.
همچنین برخی از کودکان سالم همیشه مدفوع بسیار نرمی دارند.
سایر کودکان مدفوع سفت دارند، اما می توانند بدون مشکل آن را دفع کنند.
علل
یبوست زمانی رخ می دهد که مدفوع برای مدت طولانی در روده بزرگ باقی بماند. آب بیش از حد توسط روده بزرگ جذب می شود و مدفوع سفت و خشک باقی می ماند.
یبوست ممکن است ناشی از:
نادیده گرفتن میل به استفاده از توالت
نخوردن فیبر کافی
ننوشیدن مایعات کافی
تغییر به غذاهای جامد یا از شیر مادر به شیر خشک (شیرخواران)
تغییرات در موقعیت، مانند سفر، شروع مدرسه، یا رویدادهای استرس زا
دلایل پزشکی یبوست ممکن است شامل موارد زیر باشد:
بیماری های روده، مانند بیماری هایی که بر ماهیچه ها یا اعصاب روده تأثیر می گذارد
سایر شرایط پزشکی که بر روده تأثیر می گذارد
استفاده از داروهای خاص
کودکان ممکن است تمایل به اجابت مزاج را نادیده بگیرند زیرا:
آنها برای آموزش توالت آماده نیستند
آنها یاد می گیرند که حرکات روده خود را کنترل کنند
آنها قبلاً مدفوع دردناکی داشته اند و می خواهند از آن اجتناب کنند
آنها نمی خواهند از مدرسه یا توالت عمومی استفاده کنند
مراقبت در منزل
تغییرات سبک زندگی می تواند به کودک شما کمک کند تا از یبوست جلوگیری کند. از این تغییرات می توان برای درمان آن نیز استفاده کرد.
برای نوزادان:
در طول روز در فاصله بین شیردهی به کودک خود آب یا آب اضافی بدهید. آبمیوه می تواند به رساندن آب به روده بزرگ کمک کند.
بالای 2 ماه: (59 تا 118 میلی لیتر) آب میوه (انگور، گلابی، سیب، گیلاس یا آلو) را دو بار در روز امتحان کنید.
بالای 4 ماهگی: اگر کودک شروع به خوردن غذاهای جامد کرده است، دو بار در روز از غذاهای حاوی فیبر بالا مانند نخود، لوبیا، زردآلو، آلو، هلو، گلابی، آلو و اسفناج استفاده کنید.
برای کودکان:
هر روز مقدار زیادی مایعات بنوشد. پزشک فرزند شما می تواند به شما بگوید کودک چقدر آب بنوشد.
بیشتر میوه ها و سبزیجات و غذاهای پر فیبر مانند غلات کامل بخورند.
از مصرف برخی مواد غذایی مانند پنیر، فست فود، غذاهای آماده و فرآوری شده، گوشت و بستنی خودداری کنند.
اگر فرزندتان یبوست گرفت، آموزش توالت رفتن را متوقف کنید. بعد از اینکه فرزندتان دیگر یبوست نداشت، از سر بگیرید.
به کودکان بزرگتر آموزش دهید که بلافاصله بعد از صرف غذا از توالت استفاده کنند.
به حرکت روده کمک کنید
در کنار تلاش برای تغییر رژیم غذایی، میتوانید با ماساژ آرام شکم کودک به بهبود یبوست کمک کنید. شما همچنین می توانید زانوهای کودک خود را به سینه کودک بچسبانید تا حالت اسکات را تقلید کنید، سپس رها کنید. گزینه دیگر این است که به آرامی پاهای کودک را طوری حرکت دهید که گویی کودک در حال دوچرخه سواری است.
نرم کننده های مدفوع (مانند آنهایی که حاوی سدیم دوکوزات هستند) ممکن است برای کودکان بزرگتر مفید باشد. ملین های حجیم مانند پسیلیوم ممکن است به افزایش مایع و حجیم شدن مدفوع کمک کنند. شیاف ها یا ملین های ملایم ممکن است به کودک شما کمک کنند تا حرکات روده منظم داشته باشد. محلول های الکترولیت مانند Miralax نیز می توانند موثر باشند.
برخی از کودکان ممکن است به تنقیه یا ملین های تجویزی نیاز داشته باشند. این روش ها فقط در صورتی باید استفاده شوند که فیبر، مایعات و نرم کننده های مدفوع بهبود کافی را ایجاد نکنند.
برای درمان یبوست نوزاد از روغن معدنی، ملین های محرک یا تنقیه استفاده نکنید. در کودکان بزرگتر گاهی از این روشها استفاده می شود.
بدون مشورت با پزشک کودک خود، ملین یا تنقیه را به کودکان ندهید.
توجه داشته باشید
نوزادان به طور معمول در یک یا دو ماه اول هر روز مدفوع می کنند. پس از آن، برخی از نوزادان کمتر مدفوع می کنند. و نوزادانی که شیرخشک میخورند، نسبت به نوزادانی که شیر مادر میخورند، کمتر مدفوع میکنند. درست مانند کودکان بزرگتر و بزرگسالان، الگوهای سالم دفع مدفوع می تواند در بین نوزادان متفاوت باشد.
زور زدن یا غرغر کردن هنگام دفع مدفوع برای نوزادان معمول است. اما اگر نوزادی هر بار زور میزند یا گریه میکند و به نظر میرسد درد دارد، ممکن است نشانه یبوست باشد.
چه زمانی برای یبوست کمک بگیرید
پس از چند روز، اگر کودک شما همچنان در دفع مدفوع مشکل دارد، با پزشک خود تماس بگیرید.
اگر کودک شما یبوست دارد و:
شکم متورم دارد.
استفراغ جهنده یا تب دارد.
غذا نمی خورد و به طور غیرعادی خسته به نظر می رسد.
نوزاد کمتر از 2 ماه یبوست دارد.
نوزادانی که با شیر مادر تغذیه نمیکنند 3 روز را بدون اجابت مزاج میگذرانند (در صورت استفراغ یا تحریکپذیری فوراً با پزشک خود تماس بگیرید.)
کودکی حرکات روده را متوقف می کند تا در برابر تمرین توالت مقاومت کند.
در مدفوع خون وجود دارد.
یک نوزاد (به استثنای کسانی که فقط از شیر مادر تغذیه می کنند) 3 روز بدون مدفوع می ماند و استفراغ دارد یا تحریک پذیر است.
در شرایط بسیار نادر، این علائم به همراه یبوست با بیماری های جدی مانند بیماری هیرشپرونگ، بیماری سلیاک یا فیبروز کیستیک مرتبط است. در صورت شک به علائم حتما با پزشک مشورت کنید.نویسندگان:
Jay L. Hoecker, M.D
He's a Fort Worth, Texas, native, certified as a pediatrician by the American Board of Pediatrics and a fellow of the American Academy of Pediatrics. He was trained at Washington University's St. Louis Children's Hospital, and in infectious diseases at MD Anderson Cancer Center in Houston. He has been with Mayo Clinic since 1989
Neil K. Kaneshiro, MD, MHA, Clinical Professor of Pediatrics, University of Washington School of Medicine, Seattle, WA. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
2022-2024
- این مقاله به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
سازمان نظام پزشکی ج.ا.ایران
معاونت آموزشی و پژوهشی
به کوشش:
دکتر بابک پورقلیج
۰۸ آذر ۱۴۰۳
مقالات عمومی
تازه

در حمله حاد آسم چه باید کرد؟
حملات آسم
حمله آسم می تواند یک تجربه ترسناک و خطرناک باشد. آنها می توانند به طور ناگهانی یا زمانی که علائم برای چند ساعت یا حتی چند روز بدتر می شوند اتفاق بیفتند.
نشانه هایی که آسم شما در حال بدتر شدن است
مدیریت صحیح آسم خطر حمله آسم را کاهش می دهد، اما حتی اگر داروهای خود را طبق تجویز مصرف کنید و از عوامل محرک اجتناب کنید، باز هم ممکن است رخ دهد.
اگر مشکوک هستید که شما یا شخص دیگری دچار حمله آسم شده اید، باید فورا اقدام کنید. اگر آسم شما بدتر می شود، این امر معمولاً به تدریج در طی چند روز اتفاق می افتد، اما گاهی اوقات می تواند بصورت ناگهانی روی دهد. برای اطمینان از اینکه سریع عمل می کنید، به علائم زیر توجه داشته باشید که نشان می دهد آسم شما بدتر می شود:
سرفه
خس خس سینه
تنگی نفس
سفتی سینه
برای تمام کردن یک جمله بیش از حد نفس تنگ است
تنگی نفس بیش از حد برای راه رفتن، خوابیدن یا خوردن
آبی شدن لب ها
نیاز به داروهای استنشاقی تسکین دهنده بیشتر از حد معمول (یا بیش از دو بار در هفته)
اگر متوجه هر یک از این علائم شدید که نشان می دهد آسم شما در حال بدتر شدن است، آنها را نادیده نگیرید - با پزشک مشورت کنید!
در حمله آسم چه باید کرد؟
قانون 5 مرحله ای را دنبال کنید
این یک وضعیت اضطراری است - اکنون اقدام کنید.
1. آرامش خود را حفظ کنید. صاف بنشینید - دراز نکشید.
2. نفس های آهسته و پیوسته بکشید.
3. هر دقیقه یک پاف از اسپری استنشاقی تسکین دهنده خود (معمولا اسپری آبی رنگ) را بزنید.
در صورت وجود از دم یار استفاده کنید.
افراد بالای 6 سال می توانند تا 10 پاف در 10 دقیقه انجام دهند.
کودکان زیر 6 سال می توانند تا 6 پاف در 10 دقیقه انجام دهند.
4. اگر علائم شما پس از 10 دقیقه بهبود نیافت، با 115 تماس بگیرید.
5. اگر آمبولانس در 10 دقیقه نرسیده است، مرحله 3 را تکرار کنید.
به یاد داشته باشید که اگر فردی دچار حمله آسم شده است:
آنها را به حال خود رها نکنید.
پاف های اضافی استنشاقی تسکین دهنده (معمولاً اسپری آبی رنگ) بی خطر هستند.
اگر به دلیل آسم در بیمارستان یا بخش حوادث و اورژانس بستری شده اید، جزئیات درمان یا خلاصه پرونده خود را به همراه داشته باشید. اگر برنامه مدیریت آسم خود را دارید به بیمارستان بیاورید. همچنین باید پس از ترخیص از بیمارستان با پزشک خود قرار ملاقات بگذارید تا بتوانید درمان آسم خود را برای جلوگیری از بروز مجدد وضعیت بررسی کنید.
بایدها و نبایدها در حمله آسم
دست خود را دور کسی که دچار حمله آسم شده حلقه نکرده و نیز وی را نخوابانید، این کار نفس کشیدن را برای او سختتر میکند .
نگران استفاده بیش از حد از اسپری های تسکین دهنده استنشاقی نباشید . مصرف پاف های اضافی این اسپری ها در طول حمله آسم بیخطر است.
فرد مبتلا را به تنهایی رها نکنید .
فرد مبتلا را با ماشین شخصی خود به بیمارستان نبرید مگر اینکه کاملاً ضروری باشد. بزرگسال دیگری باید شما را همراهی کند.
در صورت موجود بودن از دم یار استفاده کنید .
به صحبت های فرد مبتلا به حمله آسم گوش دهید، او قبلاً حملاتی را تجربه کرده است .
- این مقاله با بهره مندی و کمک انجمن آسم ایرلند در سال 2024 و به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۰۶ آذر ۱۴۰۳
مقالات عمومی
تازه

آسم دوران کودکی
نمای کلی
در آسم دوران کودکی، ریهها و راههای هوایی وقتی در معرض محرکهای خاصی قرار میگیرند، به راحتی ملتهب میشوند. این محرک ها شامل استنشاق گرده یا ابتلا به سرماخوردگی یا سایر عفونت های تنفسی است. آسم دوران کودکی می تواند علائم روزانه آزاردهنده ای ایجاد کند که در بازی، ورزش، مدرسه و خواب اختلال ایجاد می کند. در برخی از کودکان، آسم کنترل نشده می تواند باعث حملات خطرناک آسم شود.
آسم دوران کودکی بیماری متفاوتی با آسم در بزرگسالان نیست، اما کودکان با چالش های منحصر به فردی روبرو هستند. این وضعیت یکی از دلایل اصلی مراجعه به بخش اورژانس، بستری شدن در بیمارستان و از دست دادن روزهای مدرسه است.
متأسفانه، آسم دوران کودکی قابل درمان نیست و علائم می تواند تا بزرگسالی ادامه یابد. اما با درمان مناسب، شما و فرزندتان می توانید علائم را تحت کنترل داشته باشید و از آسیب به ریه های در حال رشد جلوگیری کنید.
علائم
علائم شایع آسم دوران کودکی عبارتند از:
صدای سوت یا خس خس هنگام بازدم.
تنگی نفس.
احتقان یا گرفتگی قفسه سینه.
سرفه های مکرر کودک که در موارد زیر بدتر می شود وقتی:
عفونت ویروسی دارد.
خواب است
ورزش می کند.
در هوای سرد است.
آسم دوران کودکی همچنین ممکن است باعث موارد زیر شود:
مشکل خواب به دلیل تنگی نفس، سرفه یا خس خس سینه.
حملات سرفه یا خس خس سینه که با سرماخوردگی یا آنفولانزا بدتر می شود.
تاخیر در بهبودی یا برونشیت پس از عفونت تنفسی.
مشکلات تنفسی که بازی یا ورزش را مختل می کند.
خستگی، که می تواند به دلیل خواب ضعیف باشد.
علائم آسم از کودکی به کودک دیگر متفاوت است و ممکن است با گذشت زمان بدتر یا بهتر شود. کودک شما ممکن است فقط یک علامت داشته باشد، مانند سرفه طولانی مدت یا احتقان قفسه سینه.
تشخیص اینکه آیا علائم کودک شما ناشی از آسم است یا خیر، ممکن است دشوار باشد. خس خس سینه و سایر علائم شبه آسم می تواند ناشی از برونشیت عفونی یا سایر مشکلات تنفسی باشد.
چه زمانی باید به پزشک مراجعه کرد
اگر مشکوک هستید که فرزندتان آسم دارد، کودک خود را نزد یک پزشک ببرید. درمان زودهنگام به کنترل علائم و احتمالاً پیشگیری از حملات آسم کمک می کند.
اگر متوجه موارد زیر شدید نزد پزشک خود بروید:
سرفه ای که ثابت است، متناوب است یا به نظر می رسد با فعالیت بدنی مرتبط باشد.
هنگامی که کودک شما نفس خود را بیرون می دهد صدای خس خس یا سوت به گوش می رسد.
تنگی نفس یا تنفس سریع.
شکایت از تنگی قفسه سینه.
دوره های مکرر برونشیت یا ذات الریه مشکوک.
کودکانی که آسم دارند ممکن است جملاتی مانند "سینه ام خنده دار است" یا "من همیشه سرفه می کنم" بگویند. به سرفه های کودکان گوش دهید که ممکن است در هنگام خواب آنها را بیدار نکند. گریه، خنده، فریاد زدن، یا واکنشهای احساسی شدید و استرس نیز ممکن است باعث سرفه یا خسخس سینه شود.
اگر کودک شما مبتلا به آسم تشخیص داده شد، ایجاد یک برنامه آسم می تواند به شما و درمانگرتان کمک کند تا علائم را کنترل کنند و بدانند در صورت بروز حمله آسم چه باید بکنند.
چه زمانی به دنبال درمان اورژانسی باشیم
در موارد شدید، ممکن است سینه و پهلوهای کودکتان را ببینید که به سمت داخل کشیده میشوند. کودک شما ممکن است افزایش ضربان قلب، عرق کردن و درد قفسه سینه را نشان دهد. اگر کودک شما:
باید در وسط جمله متوقف شود تا نفس بکشد.
از عضلات شکم برای تنفس استفاده می کند.
هنگام تنفس سوراخ های بینی گشاد شده است.
آنقدر برای نفس کشیدن تلاش می کند که در حین تنفس شکم زیر دنده ها مکیده می شود.
حتی اگر کودک شما مبتلا به آسم تشخیص داده نشده است، اگر متوجه مشکل تنفسی شدید، فورا به پزشک مراجعه کنید. اگرچه دورههای آسم از نظر شدت متفاوت است، حملات آسم میتواند با سرفه شروع شود که به خسخس سینه و تنفس سخت تبدیل میشود.
علل
علل آسم دوران کودکی به طور کامل شناخته نشده است. برخی از عواملی که تصور می شود دخیل هستند عبارتند از:
تمایل به ایجاد آلرژی که در خانواده وجود دارد.
والدین مبتلا به آسم.
برخی از انواع عفونت های راه هوایی در سنین بسیار پایین.
قرار گرفتن در معرض عوامل محیطی مانند دود سیگار یا سایر آلودگی های هوا.
افزایش حساسیت سیستم ایمنی باعث می شود که ریه ها و راه های هوایی در هنگام قرار گرفتن در معرض محرک های خاص متورم شوند و مخاط تولید کنند. واکنش بدن به یک عامل محرک می تواند تاخیری باشد که این امر شناسایی عامل محرک را دشوارتر می کند. محرک ها از کودکی به کودک دیگر متفاوت هستند و می توانند شامل موارد زیر باشد:
عفونت های ویروسی مانند سرماخوردگی.
قرار گرفتن در معرض آلاینده های هوا، مانند دود تنباکو.
آلرژی به کنه ها، گرد و غبار، شوره حیوانات خانگی، گرده گل یا کپک.
فعالیت بدنی.
تغییرات آب و هوا یا هوای سرد.
گاهی اوقات، علائم آسم بدون هیچ محرک ظاهری رخ می دهد.
عوامل خطر
عواملی که ممکن است احتمال ابتلای کودک شما به آسم را افزایش دهند عبارتند از:
قرار گرفتن در معرض دود تنباکو، از جمله قبل از تولد.
واکنش های آلرژیک قبلی، از جمله واکنش های پوستی، آلرژی غذایی یا تب یونجه که رینیت آلرژیک نیز نامیده می شود.
سابقه خانوادگی آسم یا آلرژی.
زندگی در منطقه ای با آلودگی بالا.
چاقی.
شرایط تنفسی، مانند آبریزش مزمن یا گرفتگی بینی، سینوس های ملتهب یا ذات الریه.
بیماری ریفلاکس معده به مری (GERD)
مرد بودن
سیاهپوست یا پورتوریکویی بودن
عوارض
آسم می تواند باعث تعدادی از عوارض شود، از جمله:
حملات شدید آسم که نیاز به درمان اورژانسی یا مراقبت های بیمارستانی دارند.
کاهش دائمی عملکرد ریه.
از دست دادن روزهای مدرسه یا عقب افتادن از تکالیف مدرسه.
بد خوابی و خستگی.
علائمی که با بازی، ورزش یا سایر فعالیت ها تداخل دارند.
پیشگیری
برنامه ریزی دقیق و اجتناب از محرک های آسم بهترین راه برای جلوگیری از حملات آسم است.
قرار گرفتن در معرض محرک های آسم را محدود کنید. به کودک خود کمک کنید از آلرژن ها و محرک هایی که باعث علائم آسم می شوند دوری کند.
اجازه ندهید اطراف فرزندتان سیگار بکشند. قرار گرفتن در معرض دود تنباکو در دوران شیرخوارگی یک عامل خطر قوی برای آسم دوران کودکی و همچنین یک محرک رایج حملات آسم است.
فرزندتان را تشویق کنید تا فعال باشد. تا زمانی که آسم کودک شما به خوبی کنترل شود، فعالیت بدنی منظم می تواند به عملکرد موثر ریه ها کمک کند.
در صورت لزوم به پزشک فرزند خود مراجعه کنید. به طور منظم چک کنید. علائمی که نشان می دهد آسم کودک شما تحت کنترل نیست را نادیده نگیرید، مانند نیاز به استفاده مکرر از یک استنشاق سریع تسکین دهنده.
آسم با گذشت زمان تغییر می کند. مشاوره با درمانگر فرزندتان می تواند به شما کمک کند تا تنظیمات درمانی لازم را برای کنترل علائم انجام دهید.
به فرزندتان کمک کنید وزن مناسبی داشته باشد. اضافه وزن می تواند علائم آسم را بدتر کند و کودک شما را در معرض خطر سایر مشکلات سلامتی قرار می دهد.
سوزش سر دل را تحت کنترل نگه دارید. رفلاکس اسید یا سوزش سر دل شدید ممکن است علائم آسم کودک شما را بدتر کند. برای کنترل رفلاکس اسید، کودک شما ممکن است به داروهای نسخه ای یا داروهایی که می توانید بدون نسخه خریداری کنید نیاز داشته باشد.
تشخیص
تشخیص آسم ممکن است سخت باشد. پزشک فرزند شما علائم و فراوانی آنها و سابقه پزشکی کودک شما را در نظر می گیرد. ممکن است فرزند شما برای رد سایر شرایط و شناسایی محتمل ترین علت علائم به آزمایشاتی نیاز داشته باشد.
تعدادی از بیماری های دوران کودکی می توانند علائمی مشابه علائم آسم داشته باشند. برای پیچیده تر کردن تشخیص، این شرایط معمولاً با آسم نیز رخ می دهد. بنابراین، پزشک باید تعیین کند که آیا علائم کودک شما ناشی از آسم، وضعیتی غیر از آسم، یا هر دو آسم و شرایط دیگر است.
شرایطی که می تواند باعث ایجاد علائم شبه آسم شود عبارتند از:
رینیت.
سینوزیت.
رفلاکس اسید یا بیماری ریفلاکس معده به مری (GERD).
مشکلات راه هوایی
تنفس ناکارآمد.
عفونت های دستگاه تنفسی مانند برونشیولیت و ویروس سنسیشیال تنفسی (RSV).
ممکن است فرزند شما به آزمایشات زیر نیاز داشته باشد:
تست های عملکرد ریه که اسپیرومتری نیز نامیده می شود. پزشک آسم را در کودکان با همان آزمایش هایی که برای شناسایی بیماری در بزرگسالان استفاده می شود، تشخیص می دهند. اسپیرومتری میزان هوا و سرعت بازدم کودک شما را اندازه گیری می کند. ممکن است کودک شما در حالت استراحت، پس از ورزش و پس از مصرف داروی آسم، آزمایش عملکرد ریه داشته باشد.
یکی دیگر از تست های عملکرد ریه، تحریک برونش است. با استفاده از اسپیرومتری، این آزمایش نحوه واکنش ریه ها به برخی تحریکات، مانند ورزش یا قرار گرفتن در معرض هوای سرد را اندازه گیری می کند.
تست نیتریک اکساید بازدمی اگر تشخیص آسم پس از آزمایشهای عملکرد ریه نامشخص باشد، ممکن است پزشک شما اندازهگیری سطح اکسید نیتریک را در نمونه بازدمی تنفس کودکتان توصیه کند. آزمایش اکسید نیتریک همچنین می تواند به تعیین اینکه آیا داروهای استروئیدی ممکن است برای آسم کودک شما مفید باشد یا خیر کمک کند.
با این حال، این آزمایشات آسم قبل از 5 سالگی دقیق نیستند. برای کودکان کوچکتر، درمانگرتان به اطلاعاتی که شما و فرزندتان درباره علائم ارائه میدهید تکیه میکند. گاهی اوقات نمی توان تشخیص را تا زمان طولانی، پس از ماه ها یا حتی سال ها مشاهده علائم انجام داد.
تست های آلرژی برای آسم آلرژیک
اگر به نظر می رسد کودک شما آسمی دارد که توسط آلرژی ایجاد شده است، پزشک ممکن است آزمایش پوستی آلرژی را توصیه کند. در طی آزمایش پوستی، پوست با عصارههای مواد آلرژیزای رایج مانند شوره حیوانات، کپک یا کنههای گرد و غبار خراشیده میشود و سپس نشانههای واکنش آلرژیک مشاهده میشود.
درمان
درمان اولیه به شدت آسم کودک شما بستگی دارد. هدف از درمان آسم تحت کنترل نگه داشتن علائم است، به این معنی که کودک شما دارای موارد زیر باشد:
حداقل علائم یا بدون علائم.
تعداد کم یا بدون شعله ور شدن آسم.
هیچ محدودیتی در فعالیت بدنی یا ورزش وجود ندارد.
حداقل استفاده از داروهای استنشاقی تسکین دهنده سریع، مانند آلبوترول (ProAir HFA، Ventolin HFA، و غیره). به این دستگاه های تنفسی، ابزار نجات نیز می گویند.
عوارض جانبی داروها کم است یا اصلاً وجود ندارد.
درمان آسم هم شامل پیشگیری از علائم و هم درمان حمله آسم در حال پیشرفت است. داروی مناسب برای کودک شما به چند چیز بستگی دارد، از جمله:
سن
علائم
محرک های آسم.
روشی که به نظر می رسد بهترین کار برای تحت کنترل نگه داشتن آسم کودک شما است.
برای کودکان کمتر از 3 سال که علائم خفیف آسم دارند، ممکن است پزشک از روش انتظار و مشاهده استفاده کند. این امر به این دلیل است که اثرات طولانی مدت داروی آسم در نوزادان و کودکان خردسال مشخص نیست.
با این حال، اگر یک نوزاد یا کودک نوپا دوره های مکرر یا شدید خس خس سینه داشته باشد، یک ارائه دهنده مراقبت های بهداشتی ممکن است دارویی تجویز کند تا ببیند آیا علائم را بهبود می بخشد یا خیر.
داروهای کنترل طولانی مدت
داروهای کنترلی پیشگیرانه و طولانی مدت التهاب راه های هوایی کودک شما را که منجر به علائم می شود کاهش می دهد. در بیشتر موارد، این داروها نیاز به مصرف روزانه دارند.
انواع داروهای کنترل طولانی مدت عبارتند از:
کورتیکواستروئیدهای استنشاقی این داروها عبارتند از فلوتیکازون (Flovent Diskus)، بودزونید (Pulmicort Flexhaler)، مومتازون (Asmanex HFA)، سیکلسوناید (Alvesco)، بکلومتازون (Qvar Redihaler) و غیره. ممکن است کودک شما نیاز به استفاده از این داروها برای چند روز تا چند هفته قبل از رسیدن به حداکثر اثر داشته باشد.
استفاده طولانی مدت از این داروها با اندکی کندی رشد در کودکان همراه است، اما اثر آن جزئی است. در بیشتر موارد، مزایای کنترل خوب آسم بیشتر از خطرات عوارض جانبی احتمالی است.
اصلاح کننده های لوکوترین این داروهای خوراکی شامل مونتلوکاست (Singulair)، زافیرلوکاست (Accolate) و زیلوتون (Zyflo) است. آنها به جلوگیری از علائم آسم تا 24 ساعت کمک می کنند.
استنشاقی ترکیبی این داروها حاوی یک کورتیکواستروئید استنشاقی به همراه یک آگونیست بتا طولانی اثر (LABA) هستند. آنها شامل فلوتیکازون و سالمترول (Advair Diskus)، بودزونید و فرموترول (Symbicort)، فلوتیکاسون و ویلانترول (Breo Ellipta) و مومتازون و فورموترول (Dulera) هستند.
در برخی شرایط، آگونیست های بتا طولانی اثر با حملات شدید آسم مرتبط است. به همین دلیل، داروهای آگونیست بتا طولانیاثر (LABA) همیشه باید به کودک با یک اسپری استنشاقی که حاوی کورتیکواستروئید نیز است داده شود. این داروهای استنشاقی ترکیبی باید فقط برای آسمی استفاده شود که توسط سایر داروها به خوبی کنترل نمی شود.
تئوفیلین (Theo-24). این یک قرص روزانه است که به باز نگه داشتن راه های هوایی کمک می کند. تئوفیلین ماهیچه های اطراف راه های هوایی را شل می کند تا تنفس راحت تر شود. این دارو بیشتر با استروئیدهای استنشاقی استفاده می شود. کودکانی که این دارو را مصرف می کنند باید به طور منظم خون خود را چک کنند.
عوامل تعدیل کننده ایمنی Mepolizumab (Nucala)، dupilumab (Dupixent) و Benralizumab (Fasenra) ممکن است برای کودکان بالای 12 سال که آسم ائوزینوفیلیک شدید دارند مناسب باشند. Omalizumab (Xolair) را می توان برای کودکان 6 ساله یا بزرگتر که آسم آلرژیک متوسط تا شدید دارند در نظر گرفت.
داروهای تسکین دهنده سریع
داروهای تسکین دهنده سریع راه های هوایی متورم را باز می کنند. داروهای تسکین دهنده نیز در صورت نیاز برای تسکین سریع و کوتاه مدت علائم در طول حمله آسم - یا قبل از ورزش در صورتی که پزشک کودک شما آن را توصیه کند، استفاده می شود.
انواع داروهای تسکین دهنده سریع عبارتند از:
آگونیست های بتا کوتاه اثر. این داروهای گشادکننده برونش استنشاقی می توانند به سرعت علائم را در طول حمله آسم کاهش دهند. آنها شامل آلبوترول و لوالبوترول (Xopenex HFA) هستند. این داروها در عرض چند دقیقه عمل میکنند و اثرات آن چندین ساعت باقی میماند.
کورتیکواستروئیدهای خوراکی و داخل وریدی. این داروها التهاب راه هوایی ناشی از آسم شدید را تسکین می دهند. به عنوان مثال می توان به پردنیزون و متیل پردنیزولون اشاره کرد. آنها در صورت استفاده طولانی مدت می توانند عوارض جانبی جدی ایجاد کنند، بنابراین فقط برای درمان علائم شدید آسم به صورت کوتاه مدت استفاده می شوند.
درمان آسم ناشی از آلرژی
اگر آسم کودک شما توسط آلرژی تحریک یا بدتر شود، ممکن است کودک شما از درمان آلرژی مانند موارد زیر نیز بهره مند شود:
اومالیزوماب. این دارو برای افرادی است که آلرژی و آسم شدید دارند. واکنش سیستم ایمنی بدن به مواد آلرژیک مانند گرده، کنه های گرد و غبار و شوره حیوانات خانگی را کاهش می دهد. Omalizumab هر 2 تا 4 هفته یکبار تزریق می شود.
داروهای آلرژی. اینها شامل اسپری های خوراکی و بینی آنتی هیستامین ها و ضد احتقان ها و همچنین اسپری های بینی کورتیکواستروئید، کرومولین و ایپراتروپیوم می باشد.
واکسن های آلرژی که ایمونوتراپی نیز نامیده می شود. تزریق ایمونوتراپی معمولاً یک بار در هفته به مدت چند ماه و سپس یک بار در ماه برای یک دوره 3 تا 5 ساله انجام می شود. با گذشت زمان، آنها به تدریج واکنش سیستم ایمنی کودک شما را به آلرژن های خاص کاهش می دهند.
فقط به داروهای تسکین دهنده سریع تکیه نکنید
داروهای طولانی مدت کنترل آسم مانند کورتیکواستروئیدهای استنشاقی سنگ بنای درمان آسم هستند. این داروها آسم را تحت کنترل نگه میدارند و احتمال اینکه کودک شما دچار حمله آسم شود را کاهش میدهد.
اگر کودک شما تشدید آسم داشته باشد، یک تسکین سریع، که نجات نیز نامیده می شود، می تواند فورا علائم را کاهش دهد. اما اگر داروهای کنترل طولانیمدت به درستی کار میکنند، کودک شما نیازی به استفاده مکرر از یک استنشاق سریع تسکیندهنده ندارد.
تعداد پاف هایی که فرزندتان در هفته استفاده می کند را یادداشت کنید. اگر کودک شما به طور مکرر نیاز به استفاده از استنشاق سریع تسکین دهنده دارد، به یک پزشک مراجعه کنید. احتمالاً باید داروی کنترل طولانی مدت فرزندتان را تنظیم کنید.
دستگاه های دارویی استنشاقی
داروهای کنترلی استنشاقی کوتاه مدت و بلند مدت با استنشاق دوز اندازه گیری شده دارو استفاده می شود.
کودکان و نوجوانان بزرگتر ممکن است از یک دستگاه کوچک دستی به نام استنشاق با دوز اندازه گیری شده تحت فشار یا دستگاه استنشاقی که پودر ریز آزاد می کند استفاده کنند.
نوزادان و کودکان نوپا باید از ماسک صورت متصل به استنشاق با دوز اندازه گیری شده یا نبولایزر برای دریافت مقدار مناسب دارو استفاده کنند.
نوزادان باید از دستگاهی استفاده کنند که داروی مایع را به قطرات ریز تبدیل می کند، به نام نبولایزر. کودک شما ماسک صورت می پوشد و به طور منظم نفس می کشد در حالی که نبولایزر دوز صحیح دارو را تحویل می دهد.
برنامه عمل آسم
برای ایجاد یک برنامه اقدام مکتوب برای آسم با پزشک فرزندتان همکاری کنید. این می تواند بخش مهمی از درمان باشد، به خصوص اگر کودک شما آسم شدید داشته باشد. یک برنامه اقدام آسم می تواند به شما و فرزندتان کمک کند:
تشخیص دهید که چه زمانی نیاز به تنظیم داروهای کنترل طولانی مدت دارید.
تعیین کنید که درمان چقدر خوب کار می کند.
علائم حمله آسم را شناسایی کنید و بدانید در صورت بروز آن چه باید بکنید.
بدانید چه زمانی باید با یک پزشک تماس بگیرید یا به دنبال کمک اضطراری باشید.
کودکانی که از هماهنگی و درک کافی برخوردارند، ممکن است از یک دستگاه دستی برای اندازه گیری میزان تنفس خود استفاده کنند. این دستگاه جریان سنج اوج نامیده می شود. یک برنامه اقدام مکتوب آسم می تواند به شما و فرزندتان کمک کند تا زمانی که اندازه گیری اوج جریان به یک سطح معین رسید چه کاری باید انجام دهید.
برنامه اقدام ممکن است از اندازه گیری ها و علائم اوج جریان استفاده کند تا آسم کودک شما را به مناطقی مانند منطقه سبز، منطقه زرد و قرمز طبقه بندی کند. این مناطق با علائم به خوبی کنترل شده، علائم تا حدی کنترل شده و علائم ضعیف کنترل شده مطابقت دارند. این امر ردیابی آسم فرزند شما را آسان تر می کند.
علائم و محرک های کودک شما احتمالاً در طول زمان تغییر می کند. علائم را مشاهده کنید و با درمانگر کودک خود همکاری کنید تا داروها را در صورت نیاز تنظیم کنید.
اگر علائم کودک شما برای مدتی کاملاً کنترل شود، ممکن است پزشک شما کاهش دوز یا قطع داروهای آسم را توصیه کند. این به عنوان درمان تدریجی شناخته می شود. اگر آسم کودک شما به خوبی کنترل نشده باشد، ممکن است پزشک بخواهد داروها را افزایش دهد، تغییر دهد یا اضافه کند. این به عنوان درمان مرحله ای شناخته می شود.
خودمراقبتی
انجام اقداماتی برای کاهش مواجهه فرزندتان با محرکهای آسم، احتمال حملات آسم را کاهش میدهد. بسته به عواملی که باعث ایجاد آسم در کودک شما می شود، گام ها برای جلوگیری از محرک ها متفاوت است. در اینجا مواردی وجود دارد که ممکن است کمک کند:
رطوبت کم را در خانه حفظ کنید. اگر در آب و هوای مرطوب زندگی می کنید، با پزشک کودک خود در مورد استفاده از دستگاهی برای خشک نگه داشتن هوا که رطوبت گیر نامیده می شود صحبت کنید.
هوای داخل خانه را تمیز نگه دارید. از یک متخصص گرمایش و تهویه مطبوع بخواهید هر سال سیستم تهویه مطبوع شما را بررسی کند. فیلترهای سیستم گرمایشی و سرمایشی و تهویه مطبوع خود را طبق دستورالعمل سازنده تغییر دهید. همچنین نصب فیلتر ذرات ریز را در سیستم تهویه خود در نظر بگیرید.
شوره حیوانات خانگی را کاهش دهید. اگر کودک شما به شوره حساسیت دارد، بهتر است از حیوانات خانگی با خز یا پر خودداری کنید. اگر حیوانات خانگی دارید، حمام کردن یا نظافت منظم آنها نیز ممکن است میزان شوره را کاهش دهد. حیوانات خانگی را از اتاق کودک خود دور نگه دارید.
از کولر گازی خود استفاده کنید. تهویه مطبوع به کاهش میزان گرده موجود در هوا از درختان، علفها و علفهای هرز کمک میکند که راه خود را در داخل خانه پیدا میکنند. تهویه مطبوع همچنین رطوبت داخل خانه را کاهش می دهد و می تواند قرار گرفتن کودک شما در معرض گرد و غبار را کاهش دهد. اگر تهویه مطبوع ندارید، سعی کنید در فصل گرده افشانی پنجره های خود را بسته نگه دارید.
گرد و غبار را به حداقل برسانید. گرد و غباری را که می تواند علائم شبانه را تشدید کند، با تنظیم برخی موارد در اتاق خواب فرزندتان کاهش دهید. به عنوان مثال، بالش ها، تشک ها و تخت های فنردار در پوشش های ضد گرد و غبار. حذف موکت و نصب کفپوش سخت در خانه خود، به ویژه در اتاق خواب فرزندتان را در نظر بگیرید. از پرده ها و پرده های قابل شستشو استفاده کنید.
مرتب تمیز کنید. حداقل هفته ای یکبار خانه خود را تمیز کنید تا گرد و غبار و مواد حساسیت زا از بین برود.
قرار گرفتن کودک در معرض هوای سرد را کاهش دهید. اگر آسم کودک شما در اثر هوای سرد و خشک بدتر می شود، استفاده از ماسک صورت در بیرون می تواند کمک کننده باشد.
طب جایگزین
در حالی که برخی از درمانهای جایگزین برای آسم استفاده میشوند، در بیشتر موارد تحقیقات بیشتری برای مشاهده میزان عملکرد آنها و تعیین عوارض جانبی احتمالی مورد نیاز است. درمان های جایگزینی که باید در نظر گرفته شوند عبارتند از:
تکنیک های تنفس اینها شامل برنامه های تنفس ساختاری، مانند تکنیک تنفس بوتیکو، روش پاپورث و تمرینات تنفسی یوگا، معروف به پرانایاما است.
تکنیک های آرامش بخش. تکنیک هایی مانند مدیتیشن، بیوفیدبک، هیپنوتیزم و آرام سازی پیشرونده عضلانی ممکن است با کاهش تنش و استرس به آسم کمک کند.
داروهای گیاهی و مکمل ها. چند داروی گیاهی از جمله سیاه دانه، روغن ماهی و منیزیم برای آسم آزمایش شده است. با این حال، مطالعات بیشتری برای ارزیابی سود و ایمنی آنها مورد نیاز است.
گیاهان و مکمل ها می توانند عوارض جانبی داشته باشند و با داروهای دیگری که کودک شما مصرف می کند تداخل داشته باشند. قبل از استفاده از هر گونه گیاه یا مکمل، با پزشک کودک خود صحبت کنید.
مقابله و حمایت
کمک به فرزندتان در مدیریت آسم می تواند استرس زا باشد. این نکات را در ذهن داشته باشید تا زندگی را تا حد امکان آسان کنید:
درمان را به بخشی منظم از زندگی تبدیل کنید. اگر کودک شما مجبور است داروی روزانه مصرف کند، این کار را بزرگ نکنید – این امر باید به اندازه خوردن صبحانه یا مسواک زدن معمول باشد.
از یک برنامه اقدام مکتوب آسم استفاده کنید. با پزشک فرزندتان همکاری کنید تا برنامه اقدام کودک خود را تهیه کنید و یک نسخه از آن را به همه مراقبان کودک خود، مانند ارائه دهندگان مراقبت از کودک، معلمان، مربیان و والدین دوستان فرزندتان بدهید.
پیروی از یک برنامه مکتوب می تواند به شما و فرزندتان کمک کند تا علائم را زودتر شناسایی کنید و اطلاعات مهمی در مورد نحوه درمان روزانه آسم فرزندتان و نحوه برخورد با حمله آسم ارائه دهید.
دلگرم کننده باشید. توجه خود را به کارهایی که فرزندتان می تواند انجام دهد متمرکز کنید، نه روی محدودیت ها. معلمان، پرستاران مدرسه، مربیان، بستگان و دوستان را در کمک به فرزندتان در مدیریت آسم مشارکت دهید.
بازی و فعالیت معمولی را تشویق کنید. فعالیت های کودک خود را به دلیل ترس از حمله آسم محدود نکنید - با پزشک کودک خود برای کنترل علائم ناشی از ورزش کار کنید.
آرام باشید و کنترل داشته باشید. اگر علائم آسم بدتر شد، دچار تزلزل نشوید. بر روی برنامه عمل آسم کودک خود تمرکز کنید و کودک خود را در هر مرحله مشارکت دهید تا کودک شما بفهمد چه اتفاقی می افتد.
با سایر والدین کودکان مبتلا به آسم صحبت کنید. چت روم ها و تابلوهای پیام در اینترنت یا یک گروه پشتیبانی محلی می توانند شما را با والدینی که با چالش های مشابهی روبرو هستند ارتباط دهند.
به فرزندتان کمک کنید با افراد مبتلا به آسم ارتباط برقرار کند. فرزند خود را به "کمپ آسم" بفرستید یا فعالیت های سازماندهی شده دیگری برای کودکان مبتلا به آسم پیدا کنید. این می تواند به کودک شما کمک کند که کمتر احساس انزوا کند و درک بهتری از آسم و درمان آن پیدا کند.
کاری که می توانید انجام دهید
فهرستی از موارد زیر تهیه کنید:
علائم کودک شما، به شدت آنها و زمان بروز آنها. توجه داشته باشید که چه زمانی علائم کودک شما را بیشتر آزار می دهد - برای مثال، اگر علائم در ساعات خاصی از روز بدتر می شوند. در فصول خاص؛ هنگامی که کودک شما در معرض هوای سرد، گرده یا سایر عوامل محرک قرار می گیرد. یا زمانی که کودک شما سخت بازی می کند یا ورزش می کند.
اطلاعات شخصی کلیدی، از جمله هرگونه استرس عمده یا تغییرات اخیر زندگی که فرزند شما داشته است.
تمام داروها، ویتامین ها و مکمل هایی که کودک شما مصرف می کند، از جمله دوزهای مصرفی.
سوالاتی که باید از پزشک کودک خود بپرسید .
برای آسم یا علائم مشابه آسم، سوالاتی که باید بپرسید عبارتند از:
آیا آسم محتمل ترین علت مشکلات تنفسی کودک من است؟
چه چیز دیگری می تواند باعث علائم کودک من شود؟
فرزند من به چه آزمایشاتی نیاز دارد؟
آیا وضعیت فرزند من به احتمال زیاد موقتی است یا مزمن؟
چه درمانی را پیشنهاد می کنید؟
فرزند من مراقبتهای سلامت دیگری دارد. چگونه می توانیم آنها را با هم مدیریت کنیم؟
آیا محدودیت هایی وجود دارد که فرزندم باید رعایت کند؟
آیا فرزندم باید به متخصص مراجعه کند؟
آیا بروشور یا سایر مواد چاپی وجود دارد که بتوانم داشته باشم؟ چه وب سایت هایی را پیشنهاد می کنید؟
از پرسیدن سوالات دیگر دریغ نکنید.
- این مقاله با بهره مندی و کمک تیم تحریریه مایو کلینیک در سال 2023 و به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۰۱ آذر ۱۴۰۳
مقالات عمومی
تازه

مسمومیت با گاز مونو اکسید کربن
نمای کلی
مسمومیت با مونوکسید کربن زمانی اتفاق می افتد که مونوکسید کربن در خون جمع شود. وقتی مونوکسید کربن بیش از حد در هوا باشد، بدن اکسیژن موجود در گلبول های قرمز را با مونوکسید کربن جایگزین می کند. این می تواند منجر به آسیب جدی بافت، یا حتی مرگ شود.
مونوکسید کربن گازی است که بو، طعم و رنگ ندارد. سوزاندن سوخت ها، از جمله گاز، چوب، پروپان یا زغال چوب، مونوکسید کربن می سازد. وسایل و موتورهایی که به خوبی تهویه نمی شوند می توانند باعث افزایش گاز تا سطوح خطرناک شوند. یک فضای محکم بسته باعث بدتر شدن تجمع می شود.
هر فردی که در معرض مونوکسید کربن قرار دارد باید فورا وارد هوای تازه شود و به دنبال مراقبت های پزشکی باشد. برای افرادی که در کما هستند یا نمی توانند پاسخ دهند، فوراً با خدمات فوریت های پزشکی (EMS) یا شماره 115 تماس بگیرید.
علائم
مسمومیت با مونوکسید کربن بیشتر بر مغز و قلب تأثیر می گذارد. قرار گرفتن در معرض این گاز در طول زمان ممکن است منجر به علائمی شود که می تواند با آنفولانزای بدون تب اشتباه گرفته شود. علائم واضحتر مسمومیت با مونوکسید کربن میتواند شامل موارد زیر باشد:
سردرد.
ضعف
سرگیجه.
حالت تهوع یا استفراغ.
تنگی نفس.
گیجی.
تاری دید.
خواب آلودگی.
از دست دادن کنترل عضلانی.
از دست دادن هوشیاری.
علائم مربوط به سیستم عصبی و مغز ممکن است پس از بهبودی از مسمومیت با مونوکسید کربن ظاهر شود. خطر این موارد در افرادی که هوشیاری خود را از مونوکسید کربن از دست داده اند و افراد مسن بیشتر است. علائم ممکن است شامل موارد زیر باشد:
از دست دادن حافظه
شخصیت تغییر می کند.
مشکلات حرکتی
مسمومیت با مونوکسید کربن می تواند به ویژه برای افرادی که در خواب بوده اند، مواد مخدر مصرف کرده یا مست هستند خطرناک باشد. مونوکسید کربن می تواند قبل از اینکه کسی متوجه شود مشکلی وجود دارد باعث آسیب مغزی یا مرگ شود.
چه زمانی باید به پزشک مراجعه کرد
برای مسمومیت احتمالی با مونوکسید کربن، فورا وارد هوای تازه شده و به دنبال مراقبت های پزشکی باشید.
علل
بسیاری از محصولات و موتورهایی که از سوخت های فسیلی استفاده می کنند، مونوکسید کربن میسازند. اغلب میزان مونوکسید کربن تولید شده از این منابع در مناطقی که جریان هوای خوبی دارند، جای نگرانی ندارد. اما اگر از آنها در یک فضای نیمه بسته یا بسته استفاده شوند، سطح مونوکسید کربن می تواند یک خطر باشد. به عنوان مثال می توان از یک کوره ذغالی در داخل خانه یا یک خودرو روشن در داخل گاراژ نام برد.
تنفس دود باعث می شود که مونوکسید کربن جایگزین اکسیژن در خون شود. این امر از رسیدن اکسیژن به بافت ها و اندام ها جلوگیری می کند.
تنفس دود در هنگام آتش سوزی نیز می تواند باعث مسمومیت با مونوکسید کربن شود. قلیان کشیدن، با افزایش تعداد افراد جوان مسموم با مونوکسید کربن مرتبط است.
عوامل خطر
تنفس مونوکسید کربن می تواند به ویژه برای موارد زیر خطرناک باشد:
نوزادان متولد نشده سلولهای خون جنین راحتتر از سلولهای خون بالغ، مونوکسید کربن را جذب میکنند.
نوزادان و کودکان. کودکان خردسال بیشتر از بزرگسالان نفس می کشند.
بزرگسالان مسن. افراد مسنی که مسمومیت با مونوکسید کربن دارند ممکن است بیشتر در معرض آسیب مغزی قرار گیرند.
عوارض
آسیب مونوکسید کربن بستگی به میزان تنفس و مدت زمان دارد. مسمومیت با مونوکسید کربن می تواند باعث شود:
آسیب مغزی که التیام نمی یابد.
آسیب به قلب، که احتمالاً منجر به مشکلات قلبی تهدید کننده زندگی می شود.
مرگ
پیشگیری
برای کمک به جلوگیری از مسمومیت با مونوکسید کربن:
ردیاب مونوکسید کربن در خانه داشته باشید: آنها را در نزدیکی هر قسمت خواب در هر سطح از خانه قرار دهید. باتری ها را حداقل دو بار در سال همزمان با بررسی باتری های آشکارساز دود بررسی کنید.
اگر زنگ خطر به صدا درآمد، باور کنید! خانه را ترک کنید و با 115 یا آتش نشانی تماس بگیرید. آشکارسازهای مونوکسید کربن برای موتور خانه ها و قایق ها نیز ساخته می شوند.
قبل از روشن کردن ماشین درب گاراژ را باز کنید: هرگز ماشین را در گاراژ رها نکنیدحتی اگر درب گاراژ باز باشد.، به خصوص اگر گاراژ به خانه متصل است.
از وسایل گازسوز فقط همانطور که در نظر گرفته شده است استفاده کنید: هرگز از اجاق گاز یا فر برای گرما استفاده نکنید. از اجاق گازهای پیک نیک و کمپ فقط در فضای باز استفاده کنید. از بخاریهای بدون دودکش فقط زمانی استفاده کنید که کسی بیدار است و درها یا پنجرهها باز هستند. ژنراتور را در فضای بسته مانند زیرزمین یا گاراژ راه اندازی نکنید.
اطمینان حاصل کنید که فضایی در اطراف وسایل نفت سوز و موتورها وجود دارد: اینها شامل تمام وسایل گازسوز، بخاری های بدون دودکش و اجاق های هیزمی می شود. مطمئن شوید که آنها به درستی هواگیری می کنند.
از سرویس کار مجرب بخواهید که تمام وسایل نفت یا گازسوز را راه اندازی و سرویس سالانه نمایند.
بخاری دودکش دار و شومینه ها را در شرایط خوبی نگه دارید: دودکش بخاری و دودکش شومینه را هر سال تمیز و اتصالات را وارسی کنید.
در حین بازسازی، دریچه ها و دودکش ها را باز نگه دارید: بررسی کنید که با برزنت یا آوار پوشیده نشده باشند.
قبل از بازگشت به محل وقوع مسمومیت، تعمیرات را انجام دهید: اگر مسمومیت با مونوکسید کربن در خانه رخ داده است، قبل از اقامت مجدد در خانه، منبع مونوکسید کربن را پیدا کرده و تعمیر کنید. از یک سرویسکار واجد شرایط بخواهید دستگاههایی را که ممکن است باعث نشتی شده باشد را بررسی و تعمیر کند.
تشخیص
احتمالاً برای افرادی که مشکوک به مسمومیت با مونوکسید کربن به اورژانس آورده شده اند، درمان بلافاصله شروع می شود. برای تایید تشخیص، تیم مراقبت های بهداشتی ممکن است نمونه خون را برای مونوکسید کربن آزمایش کنند. این آزمایش باید در اسرع وقت پس از خارج کردن فرد از محیط مشکوک در معرض قرار گرفتن انجام شود. اما این آزمایش نباید درمان را به تاخیر بیندازد.
درمان
واحد اکسیژن پرفشار منفرد که واحد اکسیژن پرباریک تک مکان نیز نامیده می شود
اتاق اکسیژن درمانی هایپرباریک
فورا وارد هوای تازه شوید. اگر شما یا یکی از همراهانتان علائم مسمومیت با مونوکسید کربن را داشتید با 115 یا با کمک پزشکی اورژانسی تماس بگیرید. اینها عبارتند از سردرد، سرگیجه، حالت تهوع، تنگی نفس، ضعف و گیجی.
در بیمارستان، درمان ممکن است شامل موارد زیر باشد:
تنفس اکسیژن خالص در اورژانس، درمان استاندارد شامل تنفس اکسیژن خالص از طریق ماسکی است که روی بینی و دهان قرار می گیرد. این به رسیدن اکسیژن به اندام ها و بافت ها کمک می کند. افرادی که نمی توانند به تنهایی نفس بکشند ممکن است روی دستگاهی قرار گیرند که برای آنها تنفس می کند، به نام ونتیلاتور.
دریافت درمان در اتاقک اکسیژن. به این روش اکسیژن درمانی هیپرباریک گفته می شود. این شامل تنفس اکسیژن خالص در یک محفظه برای مدت زمان معینی است. فشار هوا در محفظه 2 تا 3 برابر بیشتر از حد معمول است. این به جایگزینی مونوکسید کربن با اکسیژن در خون کمک می کند.
اکسیژن درمانی هیپرباریک ممکن است برای مسمومیت شدید با مونوکسید کربن استفاده شود. این به محافظت از بافت قلب و مغز در برابر آسیب مونوکسید کربن کمک می کند. همچنین ممکن است از اکسیژن درمانی هیپرباریک در زنان باردار برای محافظت از نوزادان متولد نشده در برابر آسیب ناشی از مسمومیت با مونوکسید کربن استفاده شود.
پاسخ صحیح به این سوالات اهمیت دارد
تیم درمان در بیمارستان به محض ورود شما به اطلاعات نیاز دارند. در راه بیمارستان، سعی کنید خود را برای پاسخ دادن به سؤالات زیر آماده کنید:
منابع احتمالی مونوکسید کربن
علائم و زمان شروع آنها
نگرانی های ذهنی، مانند گیجی و مشکلات حافظه.
از دست دادن هوشیاری.
سایر شرایط پزشکی، از جمله بارداری.
عادات سیگار کشیدن
- این مقاله با بهره مندی و کمک تیم تحریریه مایو کلینیک در سال 2023 و به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۲۹ آبان ۱۴۰۳
مقالات عمومی
تازه

ریفلاکس در شیرخواران
نمای کلی
نحوه بروز رفلاکس نوزاد
رفلاکس نوزاد زمانی است که نوزاد مایع یا غذا را بیرون می ریزد. این امر زمانی اتفاق می افتد که محتویات معده از معده نوزاد به مری برگردد. مری لوله عضلانی است که دهان را به معده متصل می کند.
رفلاکس در نوزادان سالم بارها در روز اتفاق می افتد. تا زمانی که کودک شما سالم و راضی است و به خوبی رشد می کند، رفلاکس دلیلی برای نگرانی نیست. این عارضه که گاهی رفلاکس معده به مری (GER) نامیده می شود، با بزرگتر شدن نوزاد کمتر می شود. ادامه رفلاکس نوزاد پس از 18 ماهگی غیرعادی است.
در موارد نادر، رفلاکس نوزاد منجر به کاهش وزن یا رشدی می شود که از سایر کودکان هم سن و جنس عقب است. این علائم ممکن است نشان دهنده یک مشکل پزشکی باشد. این مشکلات پزشکی ممکن است شامل آلرژی، انسداد در دستگاه گوارش یا بیماری ریفلاکس معده به مری (GERD) باشد. GERD شکل جدی تری از GER است که باعث مشکلات جدی سلامتی می شود.
علائم
در بیشتر موارد، رفلاکس نوزاد دلیلی برای نگرانی نیست. غیرعادی است که محتویات معده اسید کافی داشته باشد تا گلو یا مری را تحریک کند و علائم ایجاد کند.
چه زمانی باید به پزشک مراجعه کرد
اگر کودک شما:
وزن نمی گیرد
به طور مداوم به شدت تف می کند و باعث می شود محتویات معده از دهان خارج شود. به این حالت استفراغ جهنده می گویند.
مایع سبز یا زرد را تف می کند.
خون یا محتویات معده را که شبیه تفاله قهوه است بیرون می دهد.
از غذا خوردن یا شیر خوردن امتناع می کند.
خون در مدفوع دارد.
دچار مشکل در تنفس یا سرفه ای است که از بین نمی رود.
آب دهان از 6 ماهگی یا بیشتر شروع می شود.
بعد از خوردن غذا به طور غیرعادی تحریک پذیر است.
انرژی زیادی ندارد
برخی از این علائم ممکن است نشان دهنده شرایط جدی اما قابل درمان باشد. اینها شامل GERD یا انسداد در دستگاه گوارش است.
علل
در نوزادان، حلقه عضلانی بین مری و معده هنوز به طور کامل رشد نکرده است. این عضله اسفنکتر تحتانی مری (LES) نامیده می شود. هنگامی که LES به طور کامل توسعه نیافته است، به محتویات معده اجازه می دهد تا به مری برگردند. با گذشت زمان، LES به طور معمول بالغ می شود. این دریچه هنگامی که کودک شما قورت می دهد باز می شود و در مواقع دیگر محکم بسته می شود و محتویات معده را در جایی که به آن تعلق دارد نگه می دارد.
برخی از عواملی که در رفلاکس نوزاد نقش دارند در نوزادان رایج هستند و اغلب نمی توان از آنها اجتناب کرد. اینها شامل دراز کشیدن بیشتر اوقات و تغذیه با رژیم غذایی تقریباً کاملاً مایع است.
گاهی اوقات رفلاکس نوزاد می تواند ناشی از شرایط جدی تری باشد، مانند:
GERD : رفلاکس اسید کافی برای تحریک و آسیب به پوشش مری دارد.
تنگی پیلور: یک دریچه عضلانی به غذا اجازه می دهد تا از معده خارج شود و به عنوان بخشی از هضم وارد روده کوچک شود. در تنگی پیلور، دریچه ضخیم شده و بزرگتر از آنچه که باید می شود. سپس دریچه ضخیم شده غذا را در معده به دام می اندازد و مانع از ورود آن به روده کوچک می شود.
عدم تحمل غذایی: پروتئین موجود در شیر گاو رایج ترین محرک است.
ازوفاژیت ائوزینوفیلیک: نوع خاصی از گلبول های سفید خون ایجاد می شود و به پوشش مری آسیب می رساند. این گلبول سفید ائوزینوفیل نامیده می شود.
سندرم ساندیفر( Sandifer syndrome): این سندروم باعث کج شدن و چرخش نامنظم سر و حرکاتی شبیه تشنج می شود. این وضعیت یک عواقب نادر GERD است .
عوامل خطر
رفلاکس نوزاد شایع است. اما برخی چیزها احتمال رفلاکس نوزاد را بیشتر می کند. این موارد عبارتند از:
زایمان زودرس
بیماری های ریوی، مانند فیبروز کیستیک
شرایطی که بر سیستم عصبی تأثیر می گذارد، مانند فلج مغزی
جراحی قبلی روی مری
عوارض
رفلاکس نوزاد معمولا خود به خود برطرف می شود. به ندرت برای نوزادان مشکل ایجاد می کند.
اگر کودک شما بیماری جدی تری مانند GERD داشته باشد ، رشد کودک شما ممکن است از رشد سایر کودکان عقب بماند. برخی از تحقیقات نشان میدهد که نوزادانی که مکرراً دچار تف کردن میشوند ممکن است در اواخر دوران کودکی به GERD مبتلا شوند.
تشخیص
پزشک کودک شما با یک معاینه فیزیکی شروع می کند و از شما سوالاتی در مورد علائم کودک می پرسد. اگر کودک شما سالم است، همانطور که انتظار می رود رشد می کند و به نظر می رسد که راضی است، معمولاً آزمایش لازم نیست. با این حال، در برخی موارد، پزشک شما ممکن است توصیه کند:
سونوگرافی: این تست تصویربرداری می تواند تنگی پیلور را تشخیص دهد.
تست های آزمایشگاهی: آزمایش خون و ادرار می تواند به شناسایی یا رد علل احتمالی استفراغ مکرر و افزایش کم وزن کمک کند.
پایش PH مری: برای اندازه گیری اسیدیته در مری کودک، پزشک لوله نازکی را از طریق بینی یا دهان کودک وارد مری می کند. لوله به دستگاهی متصل است که اسیدیته را کنترل می کند. کودک شما ممکن است نیاز داشته باشد در حالی که تحت نظر است در بیمارستان بماند.
اشعه ایکس: این تصاویر می توانند مشکلات موجود در دستگاه گوارش مانند انسداد را تشخیص دهند. ممکن است قبل از آزمایش مایع حاجب از شیشه شیر به کودک شما داده شود. این مایع معمولاً باریم است.
آندوسکوپی فوقانی: پزشک لوله مخصوصی را که دارای یک لنز دوربین و یک منبع نور است از طریق دهان کودک شما به مری، معده و قسمت فوقانی روده کوچک می گذراند. به این لوله آندوسکوپ می گویند. نمونه های بافت ممکن است برای تجزیه و تحلیل گرفته شود. برای نوزادان و کودکان، آندوسکوپی معمولاً تحت بیهوشی عمومی انجام می شود. بیهوشی عمومی ترکیبی از داروهایی است که قبل از جراحی یا سایر روش های پزشکی حالتی شبیه به خواب ایجاد می کند.
درمان
برای اکثر نوزادان، ایجاد برخی تغییرات در تغذیه باعث کاهش رفلاکس نوزاد می شود تا زمانی که خود به خود برطرف شود.
داروها
داروهای رفلاکس معمولاً برای درمان رفلاکس بدون عارضه در کودکان استفاده نمی شوند. اما پزشک کودک شما ممکن است یک داروی مسدودکننده اسید را برای چند هفته یا چند ماه توصیه کند. داروهای مسدودکننده اسید عبارتند از سایمتیدین (Tagamet HB)، فاموتیدین (Pepcid AC) و امپرازول منیزیم (Prilosec). پزشک کودک شما ممکن است یک داروی مسدود کننده اسید را توصیه کند اگر کودک شما:
افزایش وزن ضعیفی دارد و تغییرات در تغذیه موثر نبوده است
از تغذیه امتناع می کند
مری ملتهب دارد
آسم مزمن دارد
عمل جراحی
در موارد نادر، ممکن است کودک شما نیاز به جراحی داشته باشد. این تنها در صورتی انجام می شود که کودک شما به اندازه کافی وزن اضافه نمی کند یا به دلیل ریفلاکس دچار مشکل تنفسی می شود. در طی جراحی، LES بین مری و معده سفت می شود. این امر از برگشت اسید به مری جلوگیری می کند.
شیوه زندگی و درمان های خانگی
برای به حداقل رساندن رفلاکس:
به کودک خود در وضعیت عمودی شیر بدهید: سپس کودک خود را به مدت 30 دقیقه پس از شیر خوردن در حالت نشسته نگه دارید. جاذبه می تواند به محتویات معده کمک کند در جایی که به آن تعلق دارند باقی بمانند. مراقب باشید تا زمانی که غذا در حال ته نشین شدن است، کودک خود را تکان ندهید یا تکان نخورید.
سعی کنید حجم وعده های غذایی را کوچکتر و دفعات تغذیه را افزایش دهید: اگر با شیشه شیر میخورد به نوزادتان کمی کمتر از حد معمول شیر بدهید یا زمان شیردهی را کمی کاهش دهید.
برای آروغ زدن کودکتان وقت بگذارید: آروغ زدن های مکرر در حین و بعد از شیر خوردن می تواند از تجمع هوا در معده کودک شما جلوگیری کند.
کودک را به پشت بخوابانید: بیشتر نوزادان باید به پشت بخوابند، حتی اگر رفلاکس داشته باشند.
به خاطر داشته باشید که ریفلاکس نوزاد معمولاً دلیل کمی برای نگرانی است. فقط کافی است مقدار زیادی پارچه آروغ در دسترس داشته باشید تا رفلاکس کودکتان متوقف شود.
آماده شدن برای قرار ملاقات شما
می توانید با مراجعه به ارائه دهنده مراقبت های اولیه خود شروع کنید. یا ممکن است فوراً به متخصص بیماری های گوارشی کودکان به نام متخصص گوارش کودکان ارجاع داده شوید.
برای رفلاکس نوزاد، برخی از سوالات اساسی که باید از پزشک خود بپرسید عبارتند از:
چه چیزی احتمالاً باعث علائم کودک من می شود؟
به غیر از محتمل ترین علت، دلایل احتمالی دیگری برای علائم کودک من چیست؟
نوزاد من به چه آزمایشاتی نیاز دارد؟
آیا وضعیت کودک من به احتمال زیاد موقتی است یا مزمن؟
بهترین اقدام چیست؟
جایگزین های رویکرد اولیه ای که پیشنهاد می کنید چیست؟
کودک من مراقبت های سلامت دیگری دارد. چگونه می توانم آنها را با هم مدیریت کنم؟
آیا محدودیت هایی وجود دارد که باید برای کودکم رعایت کنم؟
آیا باید نوزادم را نزد متخصص ببرم؟
آیا بروشور یا مواد چاپی دیگری وجود دارد که بتوانم داشته باشم؟ چه وب سایت هایی را پیشنهاد می کنید؟
از پرسیدن سوالات دیگر دریغ نکنید.
از پزشک خود چه انتظاری دارید
پزشک شما احتمالاً از شما سؤالاتی می پرسد، مانند:
علائم کودک شما از چه زمانی شروع شد؟
آیا علائم کودک شما مداوم بوده یا گاه به گاه؟
علائم کودک شما چقدر شدید است؟
به نظر می رسد چه چیزی باعث بهبود وضعیت کودک شما می شود؟
به نظر می رسد چه چیزی وضعیت کودک شما را بدتر می کند؟
کاری که در این بین می توانید انجام دهید
از انجام هر کاری که به نظر می رسد علائم کودک شما را بدتر می کند خودداری کنید.
- این مقاله با بهره مندی و کمک تیم تحریریه مایو کلینیک در سال 2023 و به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۲۸ آبان ۱۴۰۳
مقالات عمومی
تازه
بیماری پسوریازیس یا داء الصدف چیست؟
نمای کلی
چگونه پسوریازیس ایجاد می شود؟
پسوریازیس یک بیماری پوستی است که باعث ایجاد بثورات با لکه های خارش دار و پوسته پوسته می شود که بیشتر روی زانوها، آرنج ها، تنه و پوست سر ایجاد می شود.
پسوریازیس یک بیماری شایع و طولانی مدت (مزمن) بدون درمان است. می تواند دردناک باشد، خواب را مختل کند و تمرکز را سخت کند. این وضعیت چرخه هایی را طی می کند، برای چند هفته یا چند ماه شعله ور می شود، سپس برای مدتی فروکش می کند. محرک های رایج در افراد دارای استعداد ژنتیکی به پسوریازیس شامل عفونت ها، بریدگی ها یا سوختگی ها و داروهای خاص است.
درمان هایی برای کمک به مدیریت علائم در دسترس هستند. و می توانید عادات سبک زندگی و استراتژی های مقابله ای را امتحان کنید تا به شما کمک کند با پسوریازیس بهتر زندگی کنید.
علائم
پسوریازیس پلاکی
پسوریازیس قطره ای
پسوریازیس معکوس
پسوریازیس ناخن
پسوریازیس پوسچولار
پسوریازیس اریترودرمیک
علائم و نشانه های رایج پسوریازیس عبارتند از:
بثورات تکه تکهای که از نظر ظاهری از فردی به فرد دیگر متفاوت است، از لکههای پوسته پوسته شدن شورهمانند تا فورانهای بزرگ در بیشتر قسمتهای بدن
بثورات با رنگهای متفاوت، به رنگهای بنفش با پوستههای خاکستری در پوست قهوهای یا سیاه و صورتی یا قرمز با پوستههای نقرهای روی پوست سفید
لکه های پوسته پوسته شونده کوچک (که معمولا در کودکان دیده می شود)
پوست خشک و ترک خورده که ممکن است خونریزی کند
خارش، سوزش یا درد
بثورات چرخه ای که برای چند هفته یا چند ماه شعله ور می شوند و سپس فروکش می کنند
انواع مختلفی از پسوریازیس وجود دارد که هر کدام از نظر علائم و نشانههای آن متفاوت است:
پسوریازیس پلاکی: شایع ترین نوع پسوریازیس، پسوریازیس پلاکی است که باعث ایجاد لکه های پوستی خشک، خارش دار و برجسته می شود که با فلس پوشانده شده است. ممکن است تعداد کمی یا زیاد باشد. آنها معمولا در آرنج، زانو، کمر و پوست سر ظاهر می شوند. رنگ لکه ها بسته به رنگ پوست متفاوت است. پوست آسیب دیده ممکن است با تغییرات موقتی در رنگ (هیپرپیگمانتاسیون پس از التهاب)، به ویژه در پوست قهوه ای یا سیاه بهبود یابد.
پسوریازیس ناخن: پسوریازیس می تواند ناخن های دست و پا را تحت تاثیر قرار دهد و باعث ایجاد حفره، رشد غیر طبیعی ناخن و تغییر رنگ شود. ناخن های پسوریازیس ممکن است شل شده و از بستر ناخن جدا شوند (اونیکولیز). بیماری شدید ممکن است باعث خرد شدن ناخن شود.
پسوریازیس قطره ای: پسوریازیس قطره ای عمدتاً بر بزرگسالان جوان و کودکان تأثیر می گذارد. معمولاً توسط یک عفونت باکتریایی مانند گلودرد استرپتوکوکی ایجاد می شود. با لکه های کوچک، قطره ای شکل و پوسته پوسته شدن روی تنه، بازوها یا پاها مشخص می شود.
پسوریازیس معکوس: پسوریازیس معکوس عمدتاً چین های پوستی کشاله ران، باسن و سینه ها را درگیر می کند. باعث ایجاد لکه های صاف پوست ملتهب می شود که با اصطکاک و تعریق بدتر می شود. عفونت های قارچی ممکن است باعث این نوع پسوریازیس شود.
پسوریازیس پوسچولار: پسوریازیس پوسچولار، یک نوع نادر، باعث ایجاد تاول های پر از چرک کاملا مشخص می شود. این نوع می تواند در لکه های گسترده یا در نواحی کوچک کف دست یا کف پا رخ دهد.
پسوریازیس اریترودرمیک: شایع ترین نوع پسوریازیس، پسوریازیس اریترودرمیک است که می تواند تمام بدن را با راش های لایه بردار که می تواند به شدت خارش یا سوزش داشته باشد، بپوشاند. می تواند کوتاه مدت (حاد) یا طولانی مدت (مزمن) باشد.
چه زمانی باید به پزشک مراجعه کرد
اگر مشکوک به پسوریازیس هستید، به پزشک خود مراجعه کنید. همچنین پیگیر درمان خود باشید در صورتیکه بیماری:
شدید یا گسترده می شود
باعث ناراحتی و درد شما می شود
باعث نگرانی شما در مورد ظاهر پوستتان می شود
با درمان بهبود نمی یابد
علل
تصور می شود که پسوریازیس یک مشکل سیستم ایمنی است که باعث می شود سلول های پوست سریعتر از حد معمول رشد کنند. در رایجترین نوع پسوریازیس که به عنوان پسوریازیس پلاکی شناخته میشود، این تغییر سریع سلولها منجر به ایجاد لکههای خشک و پوستهدار میشود.
علت پسوریازیس به طور کامل شناخته نشده است. تصور می شود که این یک مشکل سیستم ایمنی است که در آن سلول های مبارزه کننده با عفونت به اشتباه به سلول های پوست سالم حمله می کنند. محققان معتقدند که هم ژنتیک و هم عوامل محیطی در این امر نقش دارند. این وضعیت مسری نیست.
محرک پسوریازیس
بسیاری از افرادی که مستعد ابتلا به پسوریازیس هستند ممکن است برای سال ها بدون علائم باشند تا زمانی که بیماری توسط برخی از عوامل محیطی تحریک شود. محرک های رایج پسوریازیس عبارتند از:
عفونتهایی مانند گلودرد استرپتوکوکی یا عفونتهای پوستی
آب و هوا، به ویژه شرایط سرد و خشک
آسیب به پوست، مانند بریدگی یا خراش، نیش حشره یا آفتاب سوختگی شدید
سیگار کشیدن و قرار گرفتن در معرض دود سیگار
مصرف زیاد الکل
برخی داروها - از جمله لیتیوم، داروهای فشار خون بالا و داروهای ضد مالاریا
قطع سریع کورتیکواستروئیدهای خوراکی یا تزریقی
عوامل خطر
هر کسی ممکن است به پسوریازیس مبتلا شود. حدود یک سوم موارد از دوران کودکی شروع می شود. این عوامل می توانند خطر ابتلا به این بیماری را افزایش دهند:
سابقه خانوادگی: این وضعیت در خانواده ها وجود دارد. داشتن یکی از والدین مبتلا به پسوریازیس خطر ابتلا به این بیماری را افزایش می دهد. و داشتن دو والدین مبتلا به پسوریازیس خطر شما را حتی بیشتر افزایش می دهد.
سیگار کشیدن: سیگار کشیدن نه تنها خطر ابتلا به پسوریازیس را افزایش می دهد، بلکه ممکن است شدت بیماری را نیز افزایش دهد.
عوارض
اگر به پسوریازیس مبتلا هستید، در معرض خطر بیشتری برای ابتلا به شرایط دیگر هستید، از جمله:
آرتریت پسوریاتیک که باعث درد، سفتی و تورم در داخل و اطراف مفاصل می شود.
تغییرات موقت رنگ پوست (هیپوپیگمانتاسیون یا هیپرپیگمانتاسیون پس از التهاب) که در آن پلاک ها بهبود یافته اند.
بیماری های چشمی مانند ورم ملتحمه، بلفاریت و یووئیت
چاقی
دیابت نوع 2
فشار خون بالا
بیماری قلبی عروقی
سایر بیماری های خود ایمنی مانند بیماری سلیاک، اسکلروزیس و بیماری التهابی روده به نام بیماری کرون
شرایط سلامت روان، مانند عزت نفس پایین و افسردگی
تشخیص
پزشک شما سوالاتی در مورد سلامتی شما می پرسد و پوست بدن، پوست سر و ناخن های شما را بررسی می کند. سپس پزشک ممکن است نمونه کوچکی از پوست (بیوپسی) را برای بررسی زیر میکروسکوپ بگیرد. این به تعیین نوع پسوریازیس و رد سایر اختلالات کمک می کند.
درمان
هدف از درمان پسوریازیس جلوگیری از رشد سریع سلول های پوست و از بین بردن پوسته ها است. گزینه ها شامل کرم ها و پمادها (درمان موضعی)، نور درمانی (فوتوتراپی) و داروهای خوراکی یا تزریقی است.
اینکه کدام درمانها را استفاده میکنید بستگی به شدت پسوریازیس و میزان پاسخدهی آن به درمانهای قبلی و اقدامات خودمراقبتی دارد. ممکن است لازم باشد قبل از یافتن روشی مؤثر، داروهای مختلف یا ترکیبی از درمانها را امتحان کنید. حتی با درمان موفقیت آمیز، معمولاً بیماری عود می کند.
درمان موضعی
کورتیکواستروئیدها: این داروها رایج ترین داروهایی هستند که برای درمان پسوریازیس خفیف تا متوسط تجویز می شوند. آنها به صورت روغن، پماد، کرم، لوسیون، ژل، فوم، اسپری و شامپو در دسترس هستند. پمادهای کورتیکواستروئیدی ملایم (هیدروکورتیزون) معمولاً برای نواحی حساس مانند صورت یا چینهای پوستی و برای درمان لکههای گسترده توصیه میشوند. کورتیکواستروئیدهای موضعی ممکن است یک بار در روز در طول عود، و در روزهای متناوب یا آخر هفته در طول بهبودی استفاده شوند.
پزشک شما ممکن است کرم یا پماد کورتیکواستروئید قوی تری - تریامسینولون یا کلوبتازول برای مناطق کوچکتر، کمتر حساس یا سخت تر برای درمان تجویز کند.
استفاده طولانی مدت یا استفاده بیش از حد از کورتیکواستروئیدهای قوی می تواند پوست را نازک کند. با گذشت زمان، کورتیکواستروئیدهای موضعی ممکن است کار خود را متوقف کنند.
آنالوگ های ویتامین D: اشکال مصنوعی ویتامین D - مانند کلسی پوترین و کلسیتریول رشد سلول های پوست را کند می کند. این نوع دارو ممکن است به تنهایی یا همراه با کورتیکواستروئیدهای موضعی استفاده شود. کلسیتریول ممکن است باعث تحریک کمتر در نواحی حساس شود. کلسی پوترین و کلسیتریول معمولاً گرانتر از کورتیکواستروئیدهای موضعی هستند.
رتینوئیدها: تازاروتن به صورت ژل یا کرم موجود است. این درمان یک یا دو بار در روز استفاده می شود. شایع ترین عوارض جانبی، تحریک پوست و افزایش حساسیت به نور است.
مصرف تازاروتن در دوران بارداری یا شیردهی یا اگر قصد بارداری دارید توصیه نمی شود.
مهارکننده های کلسینورین: مهارکننده های کلسینورین مانند تاکرولیموس و پیمکرولیموس بثورات را آرام کرده و تجمع پوسته پوسته را کاهش می دهد. آنها می توانند به ویژه در نواحی پوست نازک، مانند اطراف چشم، جایی که کرم های استروئیدی یا رتینوئیدها تحریک کننده یا مضر هستند، مفید باشند.
در دوران بارداری یا شیردهی یا اگر قصد بارداری دارید، مهارکننده های کلسینورین توصیه نمی شود. این دارو همچنین به دلیل افزایش خطر ابتلا به سرطان پوست و لنفوم برای استفاده طولانی مدت در نظر گرفته نشده است.
اسید سالیسیلیک: شامپوهای اسید سالیسیلیک و محلول های پوست سر باعث کاهش پوسته پوسته شدن پسوریازیس پوست سر می شوند. آنها در انواع بدون نسخه یا نسخه ای موجود هستند. این نوع محصول ممکن است به تنهایی یا همراه با سایر درمانهای موضعی استفاده شود، زیرا پوست سر را برای جذب راحتتر دارو آماده میکند.
قطران زغال سنگ: قطران زغال سنگ پوسته پوسته شدن، خارش و التهاب را کاهش می دهد. این دارو در انواع بدون نسخه و نسخه در دسترس بوده و به اشکال مختلف مانند شامپو، کرم و روغن موجود است. این محصولات می توانند پوست را تحریک کنند. آنها همچنین عامل آشفتگی بیمار هستند، لباس و ملافه را لکه دار می کنند و می توانند بوی تند داشته باشند.
درمان قطران زغال سنگ در دوران بارداری یا شیردهی توصیه نمی شود.
آنترالین: آنترالین یک کرم قطران است که رشد سلول های پوست را کند می کند. همچنین می تواند پوسته ها را از بین ببرد و پوست را صاف تر کند. برای استفاده روی صورت یا اندام تناسلی در نظر گرفته نشده است. آنترالین می تواند پوست را تحریک کند و تقریباً هر چیزی را که لمس می کند لکه دار می کند. معمولاً برای مدت کوتاهی اعمال می شود و سپس شسته می شود.
نور درمانی
نور درمانی خط اول درمان پسوریازیس متوسط تا شدید است، چه به تنهایی یا همراه با داروها. این شامل قرار دادن پوست در معرض مقادیر کنترل شده نور طبیعی یا مصنوعی است. درمان های مکرر ضروری است. با پزشک خود در مورد اینکه آیا فتوتراپی خانگی گزینه ای برای شماست یا خیر صحبت کنید.
نور خورشید: قرار گرفتن کوتاه و روزانه در معرض نور خورشید (هلیوتراپی) ممکن است پسوریازیس را بهبود بخشد. قبل از شروع یک رژیم نور خورشید، از پزشک خود در مورد ایمن ترین راه برای استفاده از نور طبیعی برای درمان پسوریازیس سوال کنید.
پهنای باند وسیع UVB : دوزهای کنترل شده نور باند پهن UVB از منبع نور مصنوعی می تواند تکه های پسوریازیس، پسوریازیس گسترده و پسوریازیسی را که با درمان های موضعی بهبود نمی یابد، درمان کند. عوارض جانبی کوتاه مدت ممکن است شامل پوست ملتهب، خارش و خشکی باشد.
پهنای باند باریک UVB: درمان نور باند باریک UVB ممکن است موثرتر از درمان باند پهن UVB باشد. این روش در بسیاری از جاها جایگزین درمان باند پهن شده است. معمولاً دو یا سه بار در هفته تا زمانی که پوست بهبود یابد و سپس کمتر برای درمان نگهدارنده تجویز می شود. اما نوردرمانی UVB باند باریک ممکن است عوارض جانبی شدیدتری نسبت به باند پهن UVB ایجاد کند.
پسورالن به علاوه اشعه ماوراء بنفش A (PUVA): این درمان شامل مصرف یک داروی حساس کننده نور (پسورالن) قبل از قرار دادن پوست آسیب دیده در معرض نور UVA است. نور UVA نسبت به نور UVB عمیقتر به پوست نفوذ میکند و پسورالن باعث میشود پوست در برابر قرار گرفتن در معرض UVA واکنش بیشتری نشان دهد.
این درمان تهاجمی تر به طور مداوم پوست را بهبود می بخشد و اغلب برای پسوریازیس شدیدتر استفاده می شود. عوارض جانبی کوتاه مدت ممکن است شامل حالت تهوع، سردرد، سوزش و خارش باشد. عوارض جانبی احتمالی درازمدت شامل خشکی و چین و چروک پوست، کک و مک، افزایش حساسیت به نور خورشید و افزایش خطر ابتلا به سرطان پوست از جمله ملانوم است.
لیزر اگزایمر: با این شکل از نور درمانی، یک نور UVB قوی فقط پوست آسیب دیده را هدف قرار می دهد. لیزر درمانی اگزایمر به جلسات کمتری نسبت به فتوتراپی سنتی نیاز دارد زیرا از نور UVB قدرتمندتری استفاده می شود. عوارض جانبی ممکن است شامل التهاب و تاول باشد.
داروهای خوراکی یا تزریقی
اگر مبتلا به پسوریازیس متوسط تا شدید هستید، یا اگر سایر درمانها مؤثر نبودهاند، پزشک ممکن است داروهای خوراکی یا تزریقی (سیستمیک) را تجویز کند. برخی از این داروها فقط برای دوره های کوتاهی استفاده می شوند و ممکن است با درمان های دیگر جایگزین شوند زیرا بالقوه دارای عوارض جانبی شدید هستند.
استروئیدها: اگر چند تکه کوچک و مزمن پسوریازیس دارید، ممکن است پزشک شما تزریق تریامسینولون را مستقیماً به آنها پیشنهاد دهد.
رتینوئیدها: آسیترتین و سایر رتینوئیدها قرص هایی هستند که برای کاهش تولید سلول های پوست استفاده می شوند. عوارض جانبی ممکن است شامل خشکی پوست و درد عضلانی باشد. این داروها در دوران بارداری یا شیردهی یا اگر قصد بارداری دارید توصیه نمی شود.
بیولوژیک: این داروها که معمولاً به صورت تزریقی تجویز می شوند، سیستم ایمنی بدن را به گونه ای تغییر می دهند که چرخه بیماری را مختل می کند و علائم و نشانه های بیماری را در عرض چند هفته بهبود می بخشد. تعدادی از این داروها برای درمان پسوریازیس متوسط تا شدید در افرادی که به درمانهای خط اول پاسخ ندادهاند تأیید شدهاند. گزینهها عبارتند از: اتانرسپت (Enbrel)، اینفلیکسیماب (Remicade)، آدالیموماب (Humira)، ustekinumab (Stelara)، risankizumab-rzaa (Skyrizi) و ixekizumab (Taltz). سه مورد از آنها - اتانرسپت، ixekizumab و ustekinumab - برای کودکان تایید شده است. این نوع داروها گران هستند و ممکن است تحت پوشش طرح های بیمه سلامت قرار گیرند یا نباشند.
داروهای بیولوژیک باید با احتیاط استفاده شوند زیرا خطر سرکوب سیستم ایمنی بدن را به گونهای دارند که خطر ابتلا به عفونتهای جدی را افزایش میدهد. افرادی که از این درمان ها استفاده می کنند باید از نظر سل غربالگری شوند.
متوترکسات: متوترکسات (Trexall) که معمولاً به صورت هفتگی به صورت یک دوز خوراکی تجویز می شود، تولید سلول های پوست را کاهش می دهد و التهاب را سرکوب می کند. این دارو نسبت به adalimumab و infliximab کمتر موثر است. ممکن است باعث ناراحتی معده، کاهش اشتها و خستگی شود. افرادی که به مدت طولانی متوترکسات مصرف می کنند نیاز به آزمایش مداوم برای نظارت بر شمارش خون و عملکرد کبد خود دارند.
افراد باید حداقل سه ماه قبل از اقدام به بارداری، مصرف متوترکسات را قطع کنند. مصرف این دارو برای کسانی که در دوران شیردهی هستند توصیه نمی شود.
سیکلوسپورین: سیکلوسپورین (Gengraf، Neoral، Sandimmune) که به صورت خوراکی برای پسوریازیس شدید مصرف می شود، سیستم ایمنی را سرکوب می کند. از نظر اثربخشی مشابه متوترکسات است اما نمی توان به طور مداوم بیش از یک سال از آن استفاده کرد. سیکلوسپورین مانند سایر داروهای سرکوب کننده سیستم ایمنی، خطر عفونت و سایر مشکلات سلامتی از جمله سرطان را افزایش می دهد. افرادی که سیکلوسپورین درازمدت مصرف می کنند نیاز به آزمایش مداوم برای نظارت بر فشار خون و عملکرد کلیه خود دارند.
این داروها در دوران بارداری یا شیردهی یا اگر قصد بارداری دارید توصیه نمی شود.
سایر داروها: تیوگوانین (Tabloid) و هیدروکسی اوره (Droxia، Hydrea) داروهایی هستند که می توانند در صورت عدم مصرف داروهای دیگر مورد استفاده قرار گیرند. با پزشک خود در مورد عوارض جانبی احتمالی این داروها صحبت کنید.
ملاحظات درمانی
شما و پزشکتان یک رویکرد درمانی را بر اساس نیازهای خود و نوع و شدت پسوریازیس خود انتخاب خواهید کرد. احتمالاً با ملایم ترین درمان ها - کرم های موضعی و درمان با اشعه ماوراء بنفش (فوتوتراپی) شروع خواهید کرد. سپس، اگر وضعیت شما بهبود نیافت، ممکن است به سراغ درمان های قوی تری بروید.
افراد مبتلا به پسوریازیس پوسچولار یا اریترودرمیک معمولاً باید با داروهای قویتر (سیستمیک) شروع کنند.
در هر شرایطی، هدف یافتن موثرترین راه برای کاهش سرعت گردش سلولی با کمترین عوارض جانبی ممکن است.
طب جایگزین
برخی از مطالعات ادعا میکنند که درمانهای جایگزین (طب مکمل) - محصولات و روشهایی که بخشی از مراقبتهای پزشکی مرسوم نیستند یا خارج از روش سنتی غربی توسعه یافتهاند - علائم پسوریازیس را کاهش میدهند. نمونههایی از درمانهای جایگزین مورد استفاده توسط افراد مبتلا به پسوریازیس شامل رژیمهای غذایی خاص، ویتامینها، طب سوزنی و محصولات گیاهی است که روی پوست اعمال میشود. هیچ یک از این رویکردها با شواهد قوی پشتیبانی نمی شود، اما به طور کلی بی خطر هستند و ممکن است به کاهش خارش و پوسته پوسته شدن در افراد مبتلا به پسوریازیس خفیف تا متوسط کمک کنند.
کرم عصاره آلوئه: کرم عصاره آلوئه که از برگ های گیاه آلوئه ورا گرفته می شود، ممکن است پوسته پوسته شدن، خارش و التهاب را کاهش دهد. ممکن است لازم باشد چند بار در روز به مدت یک ماه یا بیشتر از کرم استفاده کنید تا هر گونه بهبودی در پوست خود مشاهده کنید.
مکمل های روغن ماهی: درمان خوراکی روغن ماهی در ترکیب با UVB درمانی ممکن است میزان بثورات را کاهش دهد. مالیدن روغن ماهی روی پوست آسیب دیده و پوشاندن آن با یک پانسمان به مدت شش ساعت در روز به مدت چهار هفته ممکن است باعث بهبود پوسته پوسته شدن پوست شود.
انگور اورگان: انگور اورگان - همچنین به عنوان زرشک شناخته می شود - روی پوست مالیده می شود و ممکن است شدت پسوریازیس را کاهش دهد.
اگر در حال بررسی داروهای جایگزین برای کاهش علائم و نشانه های پسوریازیس هستید، با پزشک خود در مورد مزایا و معایب این روش ها صحبت کنید.
شیوه زندگی و درمان های خانگی
این اقدامات خودمراقبتی را برای مدیریت بهتر پسوریازیس خود امتحان کنید:
روزانه حمام کنید: به جای شستشوی خشن پوست در دوش یا حمام، پوست را نرم و به آرامی بشویید. از آب ولرم و صابون های ملایمی که به آنها روغن یا چربی اضافه کرده اند استفاده کنید. ممکن است اضافه کردن روغن حمام، نمک اپسوم یا بلغور جو دوسر به آب حمام و خیساندن حداقل 15 دقیقه کمک کند.
پوست خود را مرطوب نگه دارید: روزانه از مرطوب کننده استفاده کنید. اگر بعد از استحمام مرطوب می کنید، به آرامی خشک کنید و محصول مورد نظر خود را در حالی که پوستتان هنوز مرطوب است، استفاده کنید. برای پوست های خیلی خشک، روغن ها یا مرطوب کننده های سنگین مبتنی بر پماد ممکن است ارجحیت داشته باشند – آنها بیشتر از کرم ها یا لوسیون ها روی پوست باقی می مانند. اگر به نظر می رسد مرطوب کردن پوست شما را بهبود می بخشد، محصول را بیش از یک بار در روز استفاده کنید.
اگر هوای محل زندگی شما بسیار خشک است، از یک مرطوب کننده برای افزایش رطوبت هوا استفاده کنید.
در طی شب مناطق آسیب دیده را بپوشانید: قبل از رفتن به رختخواب، یک مرطوب کننده مبتنی بر پماد را روی پوست آسیب دیده بمالید و با پوشش پلاستیکی بپوشانید. وقتی از خواب بیدار شدید، پلاستیک را بردارید و فلس ها را بشویید.
پوست خود را در معرض نور خورشید قرار دهید: از پزشک خود در مورد بهترین راه استفاده از نور طبیعی خورشید برای درمان پوست خود بپرسید. مقدار کنترل شده نور خورشید می تواند پسوریازیس را بهبود بخشد، اما آفتاب بیش از حد می تواند باعث ایجاد یا بدتر شدن شیوع بیماری شود و خطر ابتلا به سرطان پوست را افزایش دهد. زمان خود را در آفتاب ثبت کنید و از پوستی که تحت تأثیر پسوریازیس قرار نمیگیرد، با کلاه، لباس یا کرم ضد آفتاب با فاکتور محافظت از آفتاب (SPF) حداقل 30 محافظت کنید.
از خاراندن بپرهیزید: ممکن است استفاده از کرم یا پماد ضد خارش بدون نسخه حاوی هیدروکورتیزون یا اسید سالیسیلیک کمک کند. اگر به پسوریازیس پوست سر مبتلا هستید، شامپوی دارویی حاوی قطران زغال سنگ را امتحان کنید. ناخن های خود را کوتاه کنید تا در صورت خراشیدن به پوست شما آسیبی نرسد. پارچه های نرمی بپوشید که به خاراندن پوست کمک نمی کنند.
از محرک های پسوریازیس اجتناب کنید: توجه داشته باشید که چه چیزی باعث پسوریازیس شما می شود و اقداماتی را برای پیشگیری یا اجتناب از آن انجام دهید. عفونتها، صدمات وارده به پوست، سیگار کشیدن و قرار گرفتن در معرض شدید آفتاب همگی میتوانند پسوریازیس را بدتر کنند.
خنک بمانید: گرم بودن بیش از حد باعث ایجاد احساس خارش در پوست شما می شود. اگر در روزهای گرم بیرون هستید، لباس سبک بپوشید. اگر تهویه مطبوع دارید، برای خنک نگه داشتن آن در روزهای گرم از آن استفاده کنید. بسته های سرد را در فریزر خود نگه دارید و آنها را برای چند دقیقه روی نقاط خارش دار بمالید. ممکن است سعی کنید لوسیون مرطوب کننده خود را در یخچال نگهداری کنید تا هنگام استفاده از آن یک اثر خنک کننده داشته باشید.
برای حفظ یک سبک زندگی سالم تلاش کنید: سعی کنید سایر عادات زندگی سالم را برای کمک به مدیریت پسوریازیس تمرین کنید. اینها شامل فعال بودن، خوب غذا خوردن، محدود کردن یا اجتناب از مصرف الکل و حفظ وزن مناسب است.
مقابله و حمایت
مقابله با پسوریازیس می تواند یک چالش باشد، به خصوص اگر پوست آسیب دیده ناحیه بزرگی از بدن شما را بپوشاند یا برای افراد دیگر قابل مشاهده باشد. می تواند باعث ناراحتی و خجالت شود. ماهیت مزمن و مداوم بیماری و چالشهای درمان تنها بر بار آن میافزاید.
در اینجا چند راه وجود دارد که به شما کمک می کند با پسوریازیس زندگی کنید و کنترل بیشتری داشته باشید:
درباره پسوریازیس بیشتر بدانید: تا جایی که می توانید در مورد این بیماری اطلاعات کسب کنید و در مورد گزینه های درمانی خود تحقیق کنید. محرک های احتمالی بیماری را بشناسید تا بهتر بتوانید از شعله ور شدن آن جلوگیری کنید. به اطرافیان خود - از جمله خانواده و دوستان - آموزش دهید تا بتوانند تلاش های شما را در مقابله با این بیماری بشناسند، تصدیق کنند و از آنها حمایت کنند.
از توصیه های پزشک خود را پیروی کنید: سعی کنید به توصیه های پزشکی در مورد درمان و تغییر سبک زندگی پایبند باشید. اگر چیزی مبهم است سؤال بپرسید.
یک گروه پشتیبانی پیدا کنید: پیوستن به یک گروه حمایتی از افراد مبتلا به این بیماری را در نظر بگیرید. برخی از افراد در به اشتراک گذاشتن تجربیات خود و ملاقات با افرادی که با چالش های مشابهی روبرو هستند، آرامش پیدا می کنند. از پزشک خود اطلاعاتی در مورد گروه های حمایتی پسوریازیس در منطقه خود یا آنلاین بخواهید.
در صورت نیاز از پوشش ها استفاده کنید: در روزهایی که احساس میکنید بیش از اندازه به این ضایعات می پردازید یا این ضایعات فکر شما را مشغول کرده است، پسوریازیس را با لباس بپوشانید یا از محصولات آرایشی پوشاننده مانند آرایش بدن یا کانسیلر استفاده کنید. این محصولات ممکن است پوست را تحریک کنند، بنابراین از آن ها بر روی زخم های باز، بریدگی ها یا لکه های بهبود نیافته استفاده نکنید.
استرس را کاهش دهید: رابطه بین استرس و پسوریازیس نامشخص است و نیاز به مطالعه بیشتر دارد. اما این امکان وجود دارد که کاهش استرس در زندگی به کاهش عود و خارش پسوریازیس کمک کند. سعی کنید کارهایی را انجام دهید که از آنها لذت می برید و فعالیت هایی را انجام دهید که ذهن شما را به چیزی غیر از استرس های شما متمرکز می کند. مدیتیشن، تای چی، یوگا و گذراندن وقت با دوستان و عزیزان را در نظر بگیرید.
- این مقاله با بهره مندی و کمک تیم تحریریه مایو کلینیک در سال 2024 و به منظور افزایش دانش شما در مورد این بیماری تهیه شده است و جایگزین مراجعه به پزشک و درمان تحت نظر وی نمی باشد.
معاونت آموزشی سازمان نظام پزشکی
به کوشش:
دکتر بابک پورقلیج
۲۲ آبان ۱۴۰۳