سرگیجه

رویکردی به سرگیجه واقعی در طب عمومی
هدف
هدف این مقاله ارائه یک چارچوب روشن برای نزدیک شدن به بیمارانی است که با سرگیجه واقعی(vertigo)مراجعه می کنند. یک رویکرد پیشنهادی برای ارزیابی سرگیجه واقعی بیان شده است.بحث
علل سرگیجه واقعی ممکن است مرکزی (شامل ساقه مغز یا مخچه) یا محیطی (شامل گوش داخلی) باشد. یک شرح حال دقیق و معاینه فیزیکی می تواند بین این علل تمایز قائل شود. شایع ترین علل سرگیجه واقعی که در مراقبت های اولیه دیده می شود، سرگیجه موضعی حمله ای خوش خیم (BPPV)، نورونیت دهلیزی (VN) و بیماری منیر است. این علل محیطی سرگیجه خوش خیم هستند و درمان شامل اطمینان خاطر و مدیریت علائم است.سرگیجه واقعی یکی از تظاهرات شایع و ناراحت کننده در طب عمومی است و تقریباً 54 درصد از موارد گیجی را تشکیل می دهد. به طور کلاسیک، سرگیجه واقعی به عنوان یک احساس حرکت در محیط اطراف بیمار ظاهر می شود. اغلب بیماران احساس "چرخش" بدن یا محیط اطراف خود را توصیف می کنند. این احساس را می توان با گیجی که یک اصطلاح غیراختصاصی است اشتباه گرفت، بنابراین برای افتراق این علامت نیاز به شرح حال کافی است. گیجی را می توان به چهار گروه طبقه بندی کرد:
- سرگیجه (احساس چرخش)
- عدم تعادل (احساس عدم تعادل)
- سبکی سر (احساس سرگیجه)
- پیش سنکوپ (احساس غش).
بر اساس آسیب شناسی علائم دهلیزی، سرگیجه واقعی را می توان به انواع مرکزی یا محیطی طبقه بندی کرد. علائم دهلیزی ناشی از آسیب شناسی در مخچه یا ساقه مغز به نوع مرکزی طبقه بندی می شوند. برعکس، علائم ناشی از گوش داخلی یا از عصب دهلیزی به عنوان محیطی طبقه بندی می شوند.
تعادل توسط مخچه کنترل می شود که ورودی را از هسته های دهلیزی در ساقه مغز دریافت می کند. این هسته ها به نوبه خود ورودی را از مسیر بینایی، حس عمقی و گوش داخلی دریافت می کنند. دستگاه دهلیزی گوش داخلی از سه کانال نیم دایره ای و دو اندام اتولیتی به نام های اوتریکل و ساکول تشکیل شده است. اوتریکل و ساکول حاوی سلول های مویی هستند که در کریستال های کربنات کلسیم جاسازی شده اند. این سلول ها حرکات عمودی و غیر چرخشی را کنترل می کنند. گیرنده های کانال های نیم دایره ای به موقعیت سر پاسخ می دهند. هنگامی که سر کج می شود، گیرنده های روی گوش همان طرف تحریک می شوند و گیرنده های گوش مقابل مهار می شوند. اینها تکانه هایی را برای کنترل تعادل به ساقه مغز و مخچه می فرستند. هر گونه اختلال در این مسیر می تواند منجر به سرگیجه واقعی شود.
تاریخچه
اغلب، بیمارانی که با گیجی مراجعه می کنند قادر به توصیف این احساس نیستند و ممکن است بیانشان مبهم باشد، به خصوص اگر تظاهرات اولیه باشد. مهم است که سرگیجه واقعی را از سایر اشکال غیر چرخشی سرگیجه متمایز کنید. هنگامی که تشخیص سرگیجه واقعی مشخص شد، باید به یک زیرگروه مرکزی یا محیطی افتراق داده شود.
علل مرکزی جدیتر، مانند حوادث عروق مغزی (CVAs)، تومورها و مولتیپل اسکلروزیس (MS)، باید در نظر گرفته شوند. اگر بیمار با علائم عصبی مرتبط مانند ضعف، دیس آرتری، تغییرات حسی، آتاکسی یا گیجی مراجعه کند، به علل مرکزی مشکوک است. در بیمارانی که با سرگیجه واقعی به عنوان تنها علامت خود مراجعه می کنند، ممکن است تشخیص بین علل مرکزی و محیطی دشوار باشد. عوامل خطر برای بیماری های عروقی، از جمله سیگار کشیدن، دیابت، چاقی، فشار خون بالا و کلسترول خون بالا، باید ارزیابی شوند تا CVA ها که می توانند منجر به سرگیجه ناشی از ایسکمی یا انفارکتوس شوند، رد شوند.
آسیب شناسی محیطی با علائم تهوع، استفراغ و کاهش شنوایی همراه است. سرگیجه واقعی می تواند با تغییر در موقعیت سر، عفونت اخیر دستگاه تنفسی فوقانی (URTI)، استرس یا ضربه ایجاد شود. بیمارانی که اضطراب یا حملات پانیک را تجربه می کنند ممکن است در نتیجه تهویه بیش از حد دچار سرگیجه شوند. صداهای بلند می تواند سرگیجه را در بیماران با علل محیطی در پدیده ای به نام پدیده تولیو ایجاد کند. داروها، از جمله فروسماید، سالیسیلات ها و عوامل ضد فشار خون، می توانند بر سیستم دهلیزی تأثیر بگذارند که به نوبه خود باعث سرگیجه می شود. فیستول پری لنفاتیک در صورت وجود سابقه آسیب اخیر به سر باید در نظر گرفته شود.
سرگیجه همراه با کاهش شنوایی در لابیریتیت و بیماری منیر دیده می شود، در حالی که کاهش شنوایی در سرگیجه موضعی حمله ای خوش خیم (BPPV) و نورونیت دهلیزی (VN) دیده نمی شود. یک رویکرد مختصر برای ارزیابی سرگیجه در شکل 1 نشان داده شده است.
معاینه فیزیکی
معاینه فیزیکی می تواند به تمایز بین زیرگروه های مرکزی و محیطی سرگیجه واقعی کمک کند. معاینه باید شامل موارد زیر باشد:
- معاینه گوش: یک معاینه اتوسکوپی باید انجام شود تا غشاهای تمپان را برای مشاهده هر گونه وزیکولی که در عفونت هرپس زوستر یا پاکتهای پسکشی(retraction pockets) که در کلستئوتوما دیده میشود، انجام شود. سرگیجه ناشی از فشار بر روی تراگوس یا با مانور والسالوا، در فیستول پری لنفاتیک دیده می شود. ارزیابی شنوایی باید انجام شود.
- معاینه عصبی: ابتدا باید یک معاینه عصبی متمرکز شامل راه رفتن، تعادل و هماهنگی انجام شود. ارزیابی راه رفتن و تعادل (علامت رومبرگ و تست پاشنه پا) و بررسی علائم مخچه می تواند علل مرکزی را رد کند.
- معاینه چشم: چشم ها باید از نظر نیستاگموس و ادم پاپی بررسی شوند. نیستاگموس حرکات سریع، تند و ناگهانی و غیر ارادی چشم است. نیستاگموس عمودی تنها در صورتی دیده می شود که علت مرکزی باشد. نیستاگموس به دلایل مرکزی ممکن است افقی، چرخشی یا عمودی باشد و با ثابت کردن نگاه از بین نمی رود. نیستاگموس در نوع محیطی با تثبیت نگاه از بین می رود.
- معاینه قلبی عروقی: نبض، فشار خون، ضربان قلب و ریتم باید بررسی شود. معاینه کاروتید برای شناسایی بروئی ها (در مورد CVA) ضروری است. در صورت مشکوک بودن بالینی می توان تصویربرداری بیشتری برای رد CVA انجام داد.
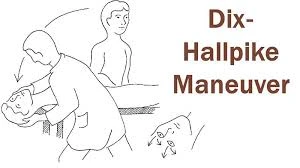
تعدادی آزمایش تخصصی برای تعیین علل سرگیجه لازم است. این موارد در جدول 1 مشخص شده است.
| معاینه فیزیکی | توضیحات |
| مانور Dix–Hallpike | بیمار در لبه تخت می نشیند و معاینه کننده سر بیمار را 30 تا 45 درجه به سمت طرف مورد آزمایش می چرخاند. بیمار باید چشمان خود را باز نگه دارد و روی یک نقطه ثابت تمرکز کند و سپس به سرعت به پشت دراز بکشد و گردن را بیش از حد گشاد کند. نیستاگموس افقی نشان دهنده یک آزمایش مثبت است. این آزمایش می تواند سرگیجه ایجاد کند، بنابراین قبل از انجام آزمایش باید به بیماران در این مورد هشدار داد. |
| تست فشار خون ارتواستاتیک | افت فشار خون سیستولیک بیش از 20 میلی متر بر جیوه از حالت درازکش تا ایستاده برای افت وضعیتی قابل توجه است. این در بیمارانی دیده می شود که کم آب هستند یا با اختلال عملکرد اتونوم مراجعه می کنند. اختلال عملکرد اتونومیک می تواند به صورت حاد رخ دهد و ناشی از سرگیجه واقعی باشد. |
| تست ضربه سر | از بیمار خواسته می شود که به بینی معاینه کننده نگاه کند و معاینه کننده به سرعت سر بیمار را 10 تا 20 درجه می چرخاند. اگر چشم ها به سرعت و به طور مکرر حرکت کنند و دوباره به بینی معاینه کننده ثابت نشوند، غیر طبیعی است. آزمایش مثبت نشان دهنده اختلال در رفلکس دهلیزی-چشمی است. |
علل
شایع ترین علل سرگیجه که در مراقبت های اولیه دیده می شود BPPV، VN و بیماری منیر هستند (جدول 2). در حالی که بسیاری از علل سرگیجه خوش خیم هستند، علل جدی تری از جمله CVA، MS، تومورها، علل روان زا و فیستول پری لنفاتیک، به ویژه در بیمارانی که مسن تر هستند یا دارای عوامل خطر بیماری های عروقی هستند ، باید در نظر گرفته شوند .
| تشخیص افتراقی | شروع و مدت هر حمله سرگیجه | عوامل تحریک کننده | ویژگی های خاص | یافته های معاینه فیزیکی |
|---|---|---|---|---|
| لابیرنتیت | چند ثانیه تا چند دقیقه | تغییر در وضعیت سر | وزوز گوش | کم شنوایی وجود دارد |
| نورونیت دهلیزی | ثانیه تا دقیقه | عفونت اخیر دستگاه تنفسی فوقانی | عدم تعادل، در حالی که نیستاگموس افقی یا چرخشی است، جهت جزء سریع از سمت ضایعه دور است. | عدم وجود کم شنوایی |
| سرگیجه وضعیتی حملهای خوشخیم | ثانیه ها | تغییر در وضعیت سر | موقعیتی |
دیکس هالپایک مثبت |
| بیماری منیر | ساعت | خود به خودی | کاهش شنوایی و وزوز گوش | ارزیابی شنوایی برای کاهش شنوایی حسی عصبی |
BPPV
BPPV شایع ترین علت سرگیجه در مراقبتهای اولیه است که ناشی از تجمع بلورهای کلسیم در کانال نیم دایره خلفی است. این کریستال ها بر حرکت اندولنف در کانال های نیم دایره ای تأثیر می گذارند که باعث سرگیجه می شود. علائم کلاسیک BPPV دوره های کوتاه سرگیجه است که با حالت تهوع و نیستاگموس همراه است.
دوره های سرگیجه با تغییرات سریع در موقعیت سر ایجاد می شود. علائم می توانند هفته ها ادامه داشته باشند و پس از بهبودی عود کنند. نیستاگموس که در BPPV مشاهده می شود ماهیتی چرخشی دارد. مانور Dix-Hallpike برای تشخیص BPPV استفاده می شود. در مقابل، از مانور Epley می توان برای درمان BPPV (بسته 1) استفاده کرد. این روش در تلاش برای جدا کردن اتولیت ها از کانال های نیم دایره ای انجام می شود. موفقیت در تلاش اولیه 77 درصد و در تلاش های بعدی 100 درصد است.
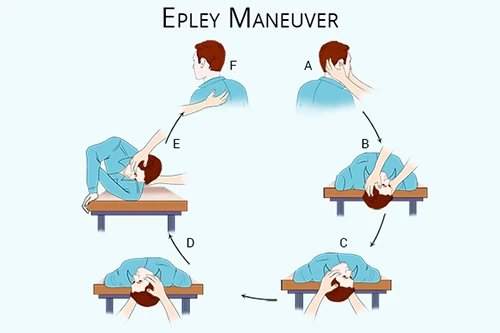
|
لابیرنتیت حاد
گوش داخلی از لابیرنت استخوانی و غشایی تشکیل شده است. لابیرنتیت حاد التهاب این هزارتو است. این بیماری با سرگیجه و کاهش شنوایی همراه با عفونت ویروسی ظاهر می شود. عفونت گوش میانی می تواند به گوش داخلی سرایت کند و باعث لابیریتیت شود. طول مدت علائم از روز تا هفته متغیر است. کاهش شنوایی عامل اصلی تمایز بین لابیریتیت و BPPV است. به طور معمول، هیچ درمانی برای لابیریتیت لازم نیست. اما در صورت مشکوک بودن به لابیرنتیت چرکی، بیمار باید برای تخلیه عفونت گوش میانی به اورژانس ارجاع داده شود.
بیماری منیر
بیماری منیر یک علت ناشایع سرگیجه است. تصور میشود که به دلیل افزایش مایع در قسمت اندولنف حلزون ایجاد میشود که در نهایت کانالهای نیم دایرهای را تحت تأثیر قرار میدهد. در اکثر بیماران، علت ناشناخته است. بیماری منیر معمولا در زنان دیده می شود و بروز آن در مردان و زنان پس از 60 سالگی افزایش می یابد.
بیماری منیر به طور کلاسیک با دورههایی از سرگیجه که بیش از 20 دقیقه طول میکشد، وزوز گوش، کاهش شنوایی حسی عصبی و پری گوش ظاهر میشود. در نهایت کم شنوایی دائمی می شود. ادیومتری تون خالص مفیدترین تست برای ارزیابی کم شنوایی حسی عصبی است.
هیچ درمان شناخته شده ای برای بیماری منیر وجود ندارد و درمان عمدتاً علامتی است. بتاهیستین پایه اصلی درمان فعلی است. گزینه های درمان جراحی وجود دارد. با این حال، اکثر بیماران به اندازه کافی با درمان پزشکی مدیریت می شوند.
نورونیت دهلیزی
VN ناشی از التهاب عصب دهلیزی است. این التهاب قبل از عفونت ویروسی URTI یا هرپس زوستر ایجاد می شود و در اثر عواقب ناشی از سیستم ایمنی بدنبال بیماری ویروسی ایجاد می شود. معمولاً در بزرگسالان میانسال از هر دو جنس دیده می شود. VN اغلب در اپیدمی ها در طول شیوع عفونت های تنفسی رخ می دهد. مشخصه اصلی VN شروع حاد سرگیجه بدون کاهش شنوایی یا وزوز گوش است. مانند BPPV، علائم سرگیجه با تغییر در موقعیت سر تشدید می شود. از دست دادن تعادل در VN در مقایسه با سایر علل سرگیجه بارزتر است و بیماران معمولاً ممکن است با زمین خوردن مراجعه کنند.
در ابتدا، سرگیجه شدید است، دو تا سه روز طول میکشد و به دنبال آن بهبودی تدریجی وجود دارد که ممکن است دو تا شش هفته طول بکشد. استراحت در بستر و داروهای ضد استفراغ را می توان در 24 تا 72 ساعت اول استفاده کرد. می توان به بیماران اطمینان داد که علائم با گذشت زمان بهبود می یابند.
تحقیقات
آزمایش خون به طور معمول برای بیمارانی که با سرگیجه مراجعه می کنند تجویز نمی شود. با این حال، توصیه می شود که سطح گلوکز همه بیماران مبتلا به سرگیجه باید بررسی شود. آزمایشات رادیولوژیکی شامل توموگرافی کامپیوتری (CT)، تصویربرداری رزونانس مغناطیسی (MRI) یا آنژیوگرافی رزونانس مغناطیسی (MRA) در موارد زیر کاربرد دارند:
- معاینه با یک ضایعه محیطی سازگار نیست
- عوامل خطر برجسته برای CVA وجود دارد
- علائم و نشانه های عصبی وجود دارد، یا
- علائم سرگیجه با سردرد همراه است.
در این موارد مراجعه به متخصص مغز و اعصاب توصیه می شود.
درمان
درمان متناسب با علل خاص سرگیجه است. داروهای ضد استفراغ مانند بتاهیستین برای درمان علامتی سرگیجه حاد استفاده می شود. این داروها نباید طولانی مدت استفاده شوند. به بیماران باید در مورد عوارض جانبی خواب آلودگی، خشکی دهان و تاری دید هشدار داده شود. بنزودیازپین ها تجویز نمی شوند و به دلیل ماهیت اعتیادآور آنها باید از مصرف آنها اجتناب شود.
تغییرات سبک زندگی از جمله محدودیت نمک و پرهیز از الکل و قهوه توصیه می شود. ارزیابی و مدیریت خطر سقوط بیمار در سرگیجه مهم است. ارجاع به فیزیوتراپیست مجرب برای توانبخشی دهلیزی می تواند به پیشگیری از عود کمک کند. تمرینات تجویز شده توسط فیزیوتراپیست ها شامل حرکت دادن توپ های چشمی به سمت بالا و پایین و به پهلو در حالت خوابیده یا نشسته است. تمرینات تثبیت تعادل به بازیابی سریعتر فعالیت های عادی کمک می کند.
در صورت داشتن علائم سرگیجه مداوم، کاهش شنوایی پیشرونده، سردرد شدید مداوم، علائم مخچه یا اگر تشخیص واضح نباشد، بیماران باید برای بررسی تخصصی ارجاع شوند.
نکات کلیدی
- سرگیجه یکی از تظاهرات رایج در طب عمومی است.
- یک تاریخچه دقیق برای مشخص کردن ویژگی های علل مرکزی یا محیطی سرگیجه لازم است.
- دلایل جدی از جمله CVA و MS باید در نظر گرفته شود.
- معاینه فیزیکی شامل معاینه عصبی، قلبی عروقی، چشم و گوش است.
- درمان مختص علت سرگیجه است.
نویسندگان
Sindhu Dommaraju MBBS، FRACGP، DCH، پزشک عمومی، دانشگاه نیوکاسل، کالاگان، NSW. kvdsindhu@gmail.com
Eshini Perera MBBS، BMedSci، MMed، MPH، FRACGP، Dermatology Registrar، دانشگاه ملبورن، پارک ویل، VIC
Australian Family Physician
به کوشش:
دکتر بابک پورقلیج